Tyreotoksykoza to inaczej nadmiar hormonów tarczycy w organizmie. Termin ten stosuje się w przypadku wystąpienia zespołu objawów będących wynikiem nadmiernego stężenia tych hormonów w organizmie. Objawy tyreoksykatozy mogą być niezwykle uciążliwe, a niektóre z nich mogą stanowić zagrożenie dla zdrowia człowieka. Nadmiar hormonów tarczycy we krwi nie ma jednej konkretnej przyczyny. Może być on spowodowany szeregiem nieprawidłowości w funkcjonowaniu organizmu.
Spis treści
Tyreotoksykoza - jaki jest komórkowy mechanizm działania hormonów tarczycy?
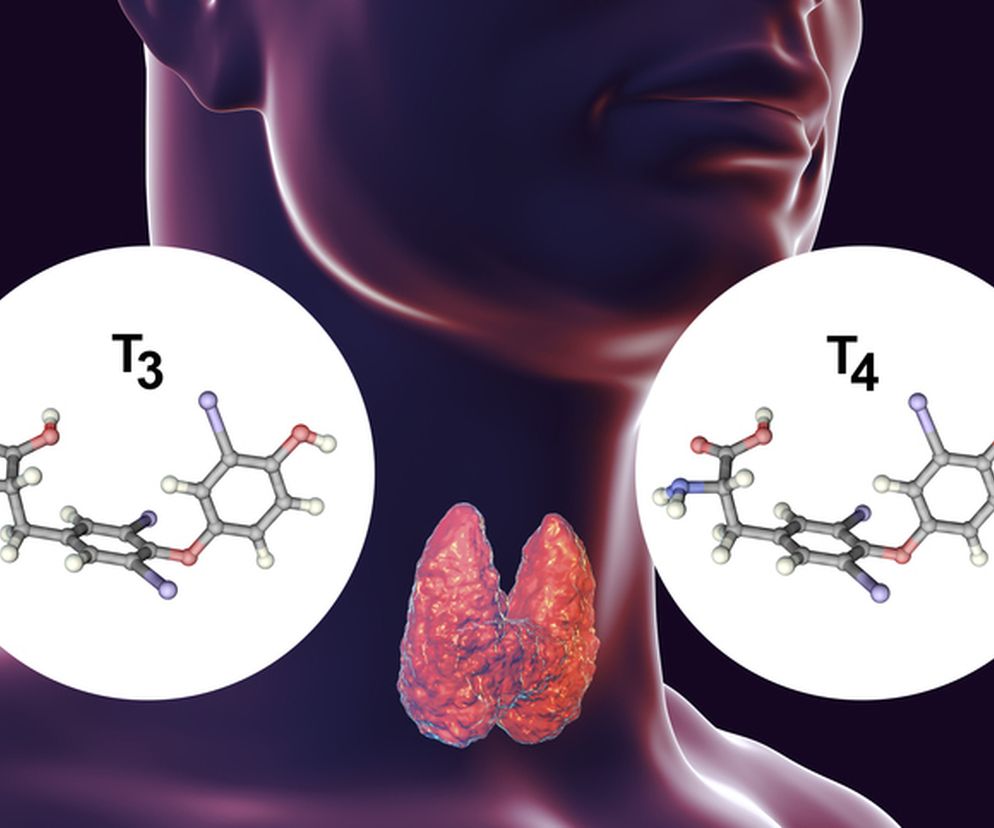
We krwi hormony tarczycy krążą związane z białkami wiążącymi hormony tarczycy i w taki sposób są transportowane do tkanek obwodowych tj. wątroba, nerki, serce, mięśnie szkieletowe, jelita etc.
Główną aktywność metaboliczną posiada T3 dlatego gdy T4 dotrze do komórki ulega konwersji do T3 przy udziale dejodynazy. Następnie T3 przenika do jądra komórkowego, gdzie zlokalizowany jest dla niego receptor. Występuje on w dwóch formach (alfa i beta) i w zależności od przewagi stężenia danej podjednostki wywołuje określone działania w komórce.
T3 wiąże się z domeną wiążącą ligand receptora tarczycy co wywołuje zmiany konformacyjne w receptorze obejmujące przemieszczanie korepresorów, wiązanie koaktywatorów.
W wyniku tych zmian dochodzi do stymulacji transkrypcji i translacji, czyli procesów związanych z wytworzeniem mRNA i syntezy określonych białek np. synteza Na+,K+ ATPazy która reguluje gospodarkę elektrolitową organizmu.
Ludzki organizm świetnie potrafi regulować odpowiedzieć tkankową na hormony tarczycy, poprzez np. zmniejszenia liczby receptorów jądrowych T3 podczas głodzenia się, co umożliwia zachowanie prawidłowej homeostazy organizmu.
Tyreotoksykoza - przyczyny
Nadmiar hormonów tarczycy może pojawić się u pacjentów chorujących na jawną nadczynność tarczycy, czyli sytuację w której tarczyca zwiększa syntezę swoich hormonów lub są wytwarzane poza tarczycą np. przez wole jajnikowe.
„Zatrucie” hormonami tarczycy może wynikać również z przedawkowania przez pacjenta leków zawierających te substancje.
Istnieje wiele jednostek chorobowych w których dochodzi do niekontrolowanego uwalniania tych hormonów, np.:
- 1 fazy podostrego zapalenia tarczycy de Quervaina,
- poporodowe zapalenia tarczycy,
- ostrej fazy choroby Hashimoto ( hashitoxicosis),
- poamiodoranowa nadczynność tarczycy typu 2.
Zwiększona ilość tych hormonów może być również spowodowana zwiększoną aktywacją receptora TSH, która zachodzi w sytuacji obecności autoprzeciwciał anty-TSHR i jest przyczyną choroby Gravesa i Basedowa.
Może także wynikać z nadmiaru TSH lub hCG w przebiegu gruczolaka przysadki produkującego TSH, nabłoniaka kosmówkowego czy tyreotoksykozy ciążowej.
Źródłem może być ponadto mutacja receptora TSH i tak dzieje się w przypadku wola guzkowego toksycznego i pojedynczego guzka autonomicznego.
Istnieje również związek między zwiększoną masą komórek lub nadmiarem jodu jako substratu a występowaniem nadmiaru hormonów tarczycy. Dzieje się tak w przypadku poamiodaronowej nadczynnośći tarczycy typu 1, nadczynności tarczycy indukowanej jodem lub przerzucie raka tarczycy.
Należy również pamiętać o nieumyślnym przedawkowaniu przez pacjenta hormonów tarczycy lub o możliwości występowania ginekologicznych przypadłości o charakterze wola jajnikowego, który może być źródłem wytwarzania hormonów tarczycy.
W praktyce lekarza ważna jest prawidłowa diagnostyka różnicowa, ponieważ w zależności od etiopatogenezy, ustala się prawidłowy schemat leczenia, np.: poamiodoranowa nadczynność tarczycy typu 1 związana jest ze zwiększoną synteża hormonów tarczycy, natomiast w poamiodoranowej nadczynności tarczycy typu 2 wzrost stężenia hormonów tarczycy wynika z toksycznego działania amiodaronu, co prowadzi do uszkodzenia tyreocytów i uwolnieniu hormonów.
W pierwszym przypadku stosujemy tiamazol i nadchloran sodu natomiast, w drugim zaś leczeniem z wyboru jest prednizon (glikokortykosteroid).
Tyreotoksykoza - objawy
Często pacjent, który ma zwiększoną ilość tych związków w ustroju, prezentuje charakterystyczny obraz kliniczny, na które składają się manifestacje z poszczególnych układów.
Objawy ze strony układu nerwowego:
- pobudzenie psychoruchowe
- niepokój
- drażliwość
- bezsenność
- płaczliwość
- chwiejność emocjonalna
Ciekawym faktem jest to, że pacjenci po 60 r.ż. „reagują” na podwyższone stężenie hormonów tarczycy apatią, znużeniem, a nawet depresją. U osób ze schizofrenią, paranoją, padaczką dochodzi do pojawienia się lub zaostrzenia objawów tych chorób.
Objawy ze strony układu krążenia:
- kołatanie serca
- tachykardia
- migotanie przedsionków
- nadciśnienie skurczowe
- niemiarowość ekstrasystoliczna
- szmer śródskurczowy
- obrzęki
- nasilenie dolegliwości dławicowych
U Pacjentów po 50 r.ż. nadmiar T3 i T4 objawia się najczęściej tzw. Zespołem tarczycowo sercowym na który składają się
- zaburzenia rytmu serca - zwykle migotanie przedsionków
- nasilenie niewydolności krążenia - duszności, obrzęki
- progresja choroby wieńcowej
Może dojść również do przemijającego niedokrwienia ośrodkowego układu nerwowego co wskazuje na zatkanie tętnicy materiałem zakrzepowo-zatorowym spowodowane migotaniem przedsionków.
U takich pacjentów zwykle nie występują typowe objawy nadczynności tarczycy i jest to najpewniej spowodowane zmniejszoną odpowiedzią starszych biologicznie narządów i tkanek na nadmiar hormonów tarczycy przy względnie zachowanej reaktywności układu sercowo-naczyniowego. Może to tłumaczyć różnice w obrazie klinicznym pacjentów w zależności od wieku.
Objawy ze strony układ pokarmowego:
Objawy pochodzące z układu pokarmowego spowodowane są zwiększona perystaltyką żołądka, jelita etc. Biegunka nie należy do częstych dolegliwości zgłaszanych przez pacjenta, ale u niektórych może być dominującym wskaźnikiem. Może to prowadzić do zaburzeń wchłaniania i przyczyniać się do powstania innych deficytów niedoborowych.
Często dochodzi do chudnięcia mimo paradoksalnie zwiększonego apetytu, ale rekompensata straty związana z przyspieszoną przemianą materii może powodować również wzrost masy ciała.
Objawy skórne i ze strony przydatków:
- wzmożona potliwość
- zaczerwienienie twarzy
- uczucie gorąca
- wypadanie włosów
- ginekomastia
- nadmierna pigmentacja (nie dotyczy błony śluzowej policzków)
- onycholiza
Pacjenci wybierają chłodne pomieszczenia i lżejsze ubrania, ponieważ gorzej znoszą wysokie temperatury. W skrajnych przypadkach może wystąpić gorączka nawet do 40 stopni Celsjusza w połączeniu z bólem w okolicy tarczycy.
Objawy ze strony układu mięśniowego:
- osłabienie siły mięśniowej
- zmniejszenie masy mięśniowej
- miopatia tyreotoksyczna
W przebiegu tyreotoksykozy dochodzi do osłabienia mięśniowego, często ujawniające się podczas wchodzenia po schodach lub podnoszenia się z przysiadu. W sytuacji zajęcia mięśni ocznych dochodzi do opadania powiek i podwójnego widzenia.
Objawy ze strony układu wzrokowego:
Tyreotoksykoza może wystąpić w przypadku choroby Gravesa i Basedowa, dla których charakterystyczne są zmiany w obrębie narządu wzroku. Do charakterystycznych objawów nalezą:
- objaw Graefego - w wyniku opóźnionego ruchu powiek w stosunku do ruchu gałki ocznej ukazuje się rąbek twardówki nad tęczówką podczas ruchu gałek ocznych w dół
- objaw Kochera - analogiczny mechanizm jak przy objawie Graefego, ale występujący przy ruchu gałek ocznych do góry
- objaw Mobiusa - niemożność utrzymania gałek ocznych w pozycji zbieżnej i ich rozejście
- objaw Stellwaga - rzadkie mruganie
- objaw Dalrymple’a - w wyniku skurczu mięśni dźwigaczy powiek górnych, dochodzi do podciągania powiek przez co pacjent wygląda na „przerażonego”
Tyreotoksykoza a przełom hipermetaboliczny
Tyreotoksykoza, która może pojawić się w przebiegu wyżej wymienionych chorób może przejść w przełom hipermetaboliczny. Najczęściej pojawia się on u pacjentów z nierozpoznaną lub nieprawidłowo leczoną nadczynnością tarczycy, która doprowadziła do tyreotoksykozy, dlatego tak ważne jest przeprowadzenie przez lekarza odpowiedniego badania podmiotowego i przedmiotowego.
Medyk zawsze powinien podejrzewać przełom hipermetaboliczny u pacjenta z nagłym załamaniem się stanu ogólnego oraz u pacjenta z objawami niewydolności wielonarządowej. Występują tzw. objawy prodromalne na które składają się:
- pobudzenie,
- bezsenność,
- nocne halucynacje,
- nasilone drżenie mięśniowe,
- gorączka,
- nudności
- i wymioty.
Pełnoobjawowy pacjent prezentuje:
- gorączkę,
- silne pobudzenie,
- wzmożoną senność,
- apatię,
- śpiączkę,
- mogą wystąpić stany padaczkowe,
- tachykardia,
- migotanie przedsionków,
- niewydolność serca,
- silne odwodnienie poprzedzone okresem wzmożonej potliwości.
Dla oceny ryzyka wystąpienia tego stanu stworzono kryteria według Burcha i Wartofsky’ego.
- Temperatura ciała
| 38-38,5ºC | 5 pkt |
| 38,6-39ºC | 10 pkt |
| 39,1-39,5ºC | 15 pkt |
| 39,6-40ºC | 20 pkt |
| 40,1-40,6ºC | 25 pkt |
| >40,6ºC | 30 pkt |
- Objawy ze strony układu nerwowego
| Nieobecne | 0 pkt |
| Łagodne pobudzenie | 10 pkt |
| Majaczenie, psychoza, nasilona senność | 20 pkt |
| Drgawki, śpiączka | 30 pkt |
- Objawy ze strony układu pokarmowego
| Nieobecne | 0 pkt |
| Biegunka, nudności, wymioty, ból brzucha | 10 pkt |
| Żółtaczka o nieznanej etiologii | 20 pkt |
- Objawy ze strony układu sercowo-naczyniowego
- Częstość akcji serca
| <90/min | 0 pkt |
| 90-109/min | 5 pkt |
| 110-119/min | 10 pkt |
| 120-129/min | 15 pkt |
| 130-139/min | 20 pkt |
| >lub równe140/min | 25 pkt |
- Zastoinowa niewydolność serca
| Nieobecna | 0 pkt |
| Obrzęki podudzi | 5 pkt |
| Trzeszczenie u podstawy płuc | 10 pkt |
| Obrzęk płuc | 15 pkt |
- Migotanie przedsionków
| Nieobecne | 0 pkt |
| Obecne | 10 pkt |
- Obecność czynnika predysponującego
| Nieobecny czynnik | 0 pkt |
| Obecny czynnik-( chorzy z nieleczoną lub niewłaściwie leczoną nadczynnością tarczycy) np. ostre zakażenie, uraz, zabieg operacyjny, poród, kwasica ketonowa, zawał serca, udar, napad przemijającego niedokrwienia mózgu, terapia radiojodem, podanie środków cieniujących |
10 pkt |
Interpretacja wyniku
| Przełom tarczycowy mało prawdopodobny | <25 pkt |
| Przełom tarczycowy zagrażający( dalsza diagnostyka kliniczna) | 25-44 pkt |
| Przełom tarczycowy bardzo prawdopodobny | >lub równe 45 pkt |
Tyreotoksykoza - leczenie
Przełom hipermetoboliczny wywołany tyreotoksykozą wymaga pilnej interwencji medycznej. W celu stabilizacji stanu pacjenta stosuje się kilka preparatów.
- Leki przeciwtarczycowe - tionamidy
Stosowany jest TIAMAZOL ( 1-metylo- 2- merkaptoimidazol). Mechanizm działanie tego leku polega na hamowaniu syntezy hormonów tarczycy w wyniku blokowania wbudowywania jodu do reszty tyrozynu w tyreoblobulinie.
Hamuje sprzęganie jodotyrozyn czyli procesu niezbędnego do wytworzenia gotowych hormonów tarczycy. Lek ten swój efekt terapeutyczny wykazuje po pewnym czasie ponieważ nie hamuje on wydzielania hormonów wcześniej wytworzonych.
- Płyn Lugola, czyli jod w jodku potasu
Stosowany jest on minimum godzinę po podaniu leku tyreostatycznego, aby nie został użyty przez tarczycę do syntezy nowych hormonów.
Szybka podaż dużej ilości jodu powoduje znaczne zmniejszenie jego wychwytu i syntezy hormonów , zjawisko to nosi nazwę efektu Wolffa- Chaikoffa.
Lek z grupy nieselektywnych blokerów receptorów beta. Hamuje on pobudzenie receptorów b1 i b2 w tkankach obwodowych, dzięki temu możemy w pewnym stopniu zablokować wpływ układu współczulnego na organizm, który zostaje silnie pobudzony przez stymulacje wysokimi stężeniami hormonów tarczycy.
- Antybiotyk
W przypadku podejrzenia zakażenia należy szybko zastosować antybiotyk o szerokim spektrum działania (antybiotykoterapia empiryczna) do momentu uzyskania wyników posiewu, a następnie zastosować antybiotykoterapię celowaną, na którą dana bakteria jest wrażliwa.
- Jeśli dana sytuacja kliniczna tego wymaga, należy rozważyć podanie leków sedatywnych lub przeciwdrgawkowych
- Istotne jest również podanie tlenu, wyrównanie zaburzeń wodno-elektrolitowych oraz obniżanie temperatury ciała (zimne okłady, paracetamol). Włączenie profilaktyki przeciwzakrzepowej jest konieczne, ponieważ migotanie przedsionków wiąże się z wysokim ryzykiem udaru. W przypadku niepowodzenia leczenia możemy rozważyć plazmaferezę.
Czytaj też: