Spis treści
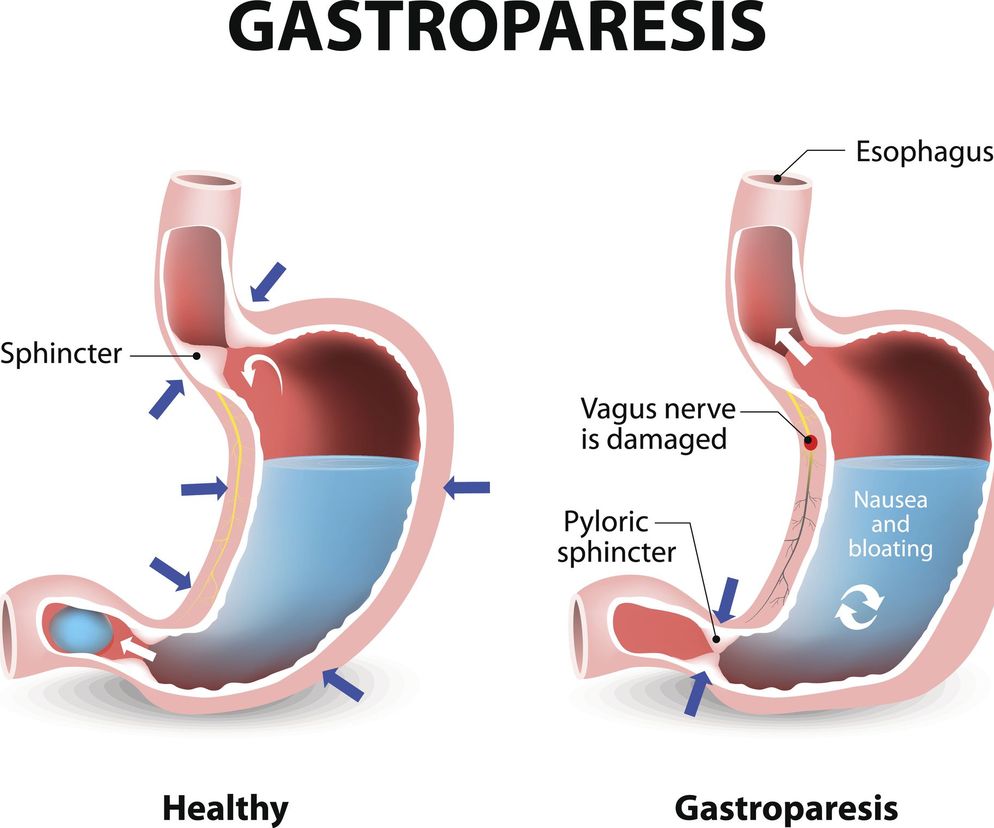
Gastropareza czyli zaburzenie ruchów perystaltycznych przewodu pokarmowego pojawia się w wyniku szkodzenia nerwów, powodujących nieprawidłowości w pracy mięśniówki żołądka. Następuje spowolnienie lub zatrzymanie przesuwania się treści pokarmowej z żołądka do dwunastnicy. Ściany żołądka ulegają rozciągnięciu i może dochodzić do tworzenia bezoarów, czyli nieprawidłowych struktur zbudowanych z niestrawionych resztek. Na skutek zwiększonej fermentacji pokarmu dochodzi do nadmiernego wzrostu bakterii. Przyczyny wystąpienia gastroparezy:
- idiopatyczna
- zakażenia - wirusy CMV, EBV i HHV-3 (VZV - wirus ospy wietrznej i półpaśca)
- cukrzyca
- zabiegi operacyjne
- leki (np. opioidy, przeciwcholinergiczne i analogi GLP 1)
- choroba Parkinsona
- twardzina układowa
- toczeń rumieniowaty układowy
- zespoły paranowotworowe
- amyloidoza
- mastocytoza układowa
- niedokrwienie jelit
Gastropareza: objawy
- nudności i wymioty niestrawioną treścią pokarmową
- uczucie pełności w nadbrzuszu po posiłku
- wczesne uczucie sytości
- ból lub dyskomfort w nadbrzuszu
- wzdęcia
- refluks żołądkowo-przełykowy
- zgaga
- niewyrównany poziom cukru we krwi
W ciężkich przypadkach możemy obserwować nawet spadek masy ciała, niedożywienie, odwodnienie i dyselektrolitemię.
Objawy wyglądają podobnie niezależnie od etiologii. Należy również pamiętać, że obraz kliniczny często nie koreluje ze stopniem upośledzenia opróżniania żołądka wykazanym w badaniach.
Gastropareza: badania
Metody oceny opróżniania żołądka:
- podstawową metodą jest scyntygrafia ze standaryzowanym posiłkiem znaczonym radioaktywnym technetem
- kapsułka bezprzewodowa z funkcją oceny pH w otaczającym środowisku (tzw. wireless motility capsule – WMC)
- test oddechowy z oceną stężenia 13CO2 w wydychanym powietrzu po spożyciu pokarmu znaczonego tym izotopem
W zależności od sytuacji klinicznej pomocne mogą okazać się:
U każdego pacjenta z podejrzeniem gastroparezy, należy przeprowadzić diagnostykę w kierunku cukrzycy i niedoczynności tarczycy.
Gastropareza: diagnostyka różnicowa
Należy wykluczyć choroby przebiegające z podobnymi objawami, należą do nich :
- choroba wrzodowa oraz zapalenie błony śluzowej żołądka i dwunastnicy
- refluks dwunastniczo-żołądkowy
- regurgitacje występujące w przebiegu różnych chorób, m.in. w zespole przeżuwania, chorobie refluksowej przełyku
- dyspepsja czynnościowa
- jadłowstręt psychiczny i bulimia
- zespół wymiotów cyklicznych
- niedoczynność tarczycy
- przewlekłe stosowanie kannabinoidów
Gastropareza: leczenie
- Leczenie żywieniowe - ma na celu uzupełnienie niedoborów płynów, elektrolitów i kalorycznych
Najlepszą drogą jest żywienie doustne. Pacjentów należy pouczyć, aby przyjmowali często (4-5 razy na dobę) małe porcje pokarmów ubogich w tłuszcz i rozpuszczalny błonnik. W przypadku problemów można posiłki rozdrobnić np. zmiksować. Przeciwwskazane jest palenie tytoniu oraz alkohol, ponieważ spowalniają opróżnianie żołądkowe. Napoje gazowane mogą nasilać objawy. Bywa że w ciężkich przypadkach konieczne jest żywienie enteralne lub żywienie pozajelitowe.
- Leczenie farmakologiczne - stanowi uzupełnienie leczenia dietetycznego
Leki prokinetyczne:a. Metoklopramid jest lekiem pierwszego rzutu, ze względu na poważne działania niepożądane (ostre dystonie i dyskinezy późne), należy podawać najniższą możliwą dawkę.b. Domperidon - przed rozpoczęciem terapii należy wykonać Ekg i kontrolować je w trakcie leczenia; w przypadku wydłużenia odcinka cQT > 470 ms u mężczyzn i > 450 ms u kobiet lek należy odstawićc. Erytromycyna - szczególnie u pacjentów wymagających dożylnego podawania leków Leki działające objawowo: przeciwwymiotne i trójcykliczne antydepresanty
- Inne metody leczenia
- elektryczna stymulacja żołądka- wstrzyknięcie toksyny botulinowej do odźwiernika- rozszerzanie balonowe odźwiernika- endoskopowa pyloromiotomia- chirurgiczna pyloroplastyka- akupunktura