Spis treści
Czerniak: charakterystyka
Czerniak (czerniak złośliwy, łac. melanoma malignum) to wywodzący się z melanocytów nowotwór skóry, błon śluzowych lub błony naczyniowej oka. Wbrew powszechnemu przekonaniu, większość czerniaków, nawet u pacjentów z mnogimi znamionami, powstaje de novo czyli nie na podłożu wcześniej istniejącego znamienia barwnikowego, a na skórze zdrowej.
Specjaliści alarmują, że zachorowalność na czerniaka systematycznie wzrasta na całym świecie - obserwuje się coroczny wzrost zapadalności na ten nowotwór o 3-7 procent (w Polsce 2,6 procenta dla mężczyzn i 4,4 procenta dla kobiet). Oczywiście częściowo jest to związane z większą wykrywalnością i świadomością społeczną, ale wiąże się to najprawdopodobniej również ze zwiększoną ekspozycją na naturalne i sztuczne promieniowanie ultrafioletowe.
Czerniak jest nowotworem o wysokim stopniu złośliwości – może dawać przerzuty do okolicznych węzłów chłonnych oraz przerzuty odległe (m.in. do innych obszarów skóry, płuc, wątroby).
To, w jakiej okolicy pojawia się czerniak, związane jest z wiekiem. U młodych osób zazwyczaj pojawia się on na klatce piersiowej (u mężczyzn) lub na dolnych partiach nóg (u kobiet). U ludzi starszych występuje najczęściej na twarzy. Czerniak w obrębie tułowia osiąga szczyt zapadalności w piątej i szóstej dekadzie życia, a w obrębie głowy i szyi w ósmej dekadzie.
Czerniak to nowotwór, który wciąż trudno poddaje się skutecznemu leczeniu. Dlatego najważniejszą rolę w walce z nim odgrywa profilaktyka i wczesne rozpoznanie choroby skóry. Jeżeli choroba jest wcześnie rozpoznana, szanse na wyleczenie są bardzo duże. Niestety, zdarza się, że choroba powraca, co często świadczy o tym, że wyleczenie było pozorne.
Rokowanie chorych pogarsza się w przypadku zaawansowanych postaci czerniaka – wskaźniki 5-letniego przeżycia chorych w Europie wynoszą, w zależności od źródła, od 41% do 71% w stadium regionalnego zaawansowania oraz od 9% do 28% w stadium uogólnienia.
Czerniak: czynniki ryzyka
Większość czerniaków, nawet u pacjentów z mnogimi znamionami, powstaje de novo czyli nie na podłożu wcześniej istniejącego znamienia barwnikowego, a na skórze zdrowej.
Jedynie 25-40 procent czerniaków rozwija się w połączeniu ze znamieniem melanocytowym. Szacuje się natomiast, że osoby, które mają ponad 50 znamion melanocytowych, wykazują 5-krotny wzrost ryzyka czerniaka w porównaniu z osobami, które mają mniej niż 10 znamion.
Filtry przeciwsłoneczne nie chronią przed czerniakiem, ale - paradoksalnie - zwiększają ryzyko jego pojawienia się, ze względu na to, że zwiększają czas ekspozycji na promieniowanie.
Czynniki ryzyka czerniaka to:
- nadmierna ekspozycja na promieniowanie UVA i UVB zarówno słoneczne jak i sztuczne (solaria)
- duża skumulowana ekspozycja na słońce, oparzenia słoneczne w dzieciństwie i wieku młodzieńczym
- wiek i płeć - bardziej narażone są kobiety, przy czym ryzyko wzrasta z wiekiem
- jasny fenotyp skóry - jasna karnacja skóry, jasny kolor włosów i oczu, obecność piegów, łatwe uleganie oparzeniom słonecznym
- występowanie czerniaka u krewnych pierwszego i drugiego stopnia
- wcześniejsze występowanie czerniaka u tego samego chorego - około 5-10 procent osób chorych wcześniej na czerniaka zachoruje na niego ponownie
- występowanie innego nieczerniakowego nowotworu złośliwego skóry, w tym raka podstawnokomórkowego, raka kolczystokomórkowego
- zespół znamion dysplastycznych
- duża liczba znamion barwnikowych (melanocytowych) oraz dużych wrodzonych znamion barwnikowych
- skóra pergaminowa (xeroderma pigmentosum) - stukrotnie zwiększone ryzyko
- wysoki status socjoekonomiczny
- immunosupresja i przeszczepienie narządu
- jatrogenna ekspozycja na promieniowania ultrafioletowe wraz z psoralenem – fotochemioterapia (PUVA)
- prawdopodobnie promieniowanie jonizujące
Czerniak: objawy
Niepokój powinna budzić przede wszystkim każda zmiana w obrębie już istniejących znamion - barwnikowych ciemnych, niebieskich, sinych, czarnych, a także bezbarwnych.
Do konsultacji z lekarzem (onkolog, chirurg onkolog, dermatolog) powinno skłaniać pojawienie się między innymi:
- zgrubienia
- zaczerwienienia wokół znamienia
- świąd
- krwawienie
- powiększenie
- zmiany zabarwienia
- zmiana kształtu znamienia.
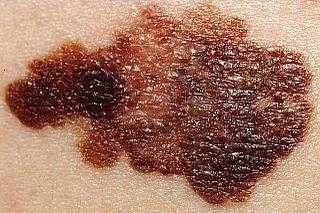
Jak wygląda czerniak?
Takie zmiany w obrębie znamienia, które budzą niepokój onkologiczny, specjaliści określają skrótem ABCD, gdzie:
- A (od ang. assymetry) to asymetria, zmiana kształtu znamienia z okrągłego na niesymetryczne
- B (od. ang. border) to brzegi nierówne lub postrzępione
- C (od ang. colour) to kolor, czyli zmiana zabarwienia, np. ściemnienie, rozjaśnienie lub różne zabarwienie na jednym znamieniu
- D (od ang. diameter) to rozmiar - każde znamię o średnicy większej niż 6 mm powinno być dokładnie zbadane
Niekiedy w ramach systemu ABCD uwzględniany jest dodatkowy objaw: E (elevation) - uwypuklenie powierzchni ponad poziom otaczającego zmianę naskórka.
Jeśli zauważysz jakiekolwiek niepokojące zmiany, zgłoś się do dermatologa - niestety konieczne jest skierowanie. Jeśli znamię zaczyna swędzieć, łuszczyć się, krwawić albo coś się z niej sączy, możesz od razu zgłosić się do najbliższej poradni onkologicznej - wtedy skierowanie nie jest potrzebne.
Czerniakowi mogą, choć bardzo rzadko, towarzyszyć zespoły paraneoplastyczne:
- skórne - zapalenie skórno-mięśniowe, bielactwo nabyte, twardzina układowa, pęcherzyca paraneoplastyczna, melanoza, acanthosis nigricans
- oczne - retinopatia związana z czerniakiem (ang. melanoma associated retinopathy)
- hematologiczne - reakcja leukemiczna, eozynofilia, neutropenia
- metaboliczne - hiperkalcemia, zespół Cushinga, osteoartropatia przerostowa
- neurologiczne - przewlekła demielinizacyjna polineuropatia
Czerniak - zdjęcia:
Jak rozpoznać czerniaka? Zobacz film
Czerniak: rodzaje
Pod nazwą "czerniak" ukrywa się 40 odmian tego nowotworu. W przypadku 60 procent z nich znany jest genotyp nowotworu, co pozwala lekarzom dobrać najskuteczniejszą formę terapii. Specjaliści wyróżniają następujące typy czerniaka (klasyfikacja WHO):
- czerniak szerzący się powierzchownie (SSM, superficial spreading melanoma) - występuje najczęściej, szacuje się, że stanowi ok. 60 procent przypadków
- czerniak powstający w plamie soczewicowatej (zmianie skórnej barwy jasnobrązowej) zwany czerniakiem lentiginalnym (LMN, lentigo malignant melanoma) - szacuje się, że stanowi do 20 procent przypadków, stosunkowo łagodny, rozwijający się wiele lat, głównie u osób starszych; punktem wyjścia są płaskie plamy koloru kawy z mlekiem, o nieregularnych zarysach i nierównomiernym rozłożeniu barwnika, średnicy kilkunastu do kilkudziesięciu milimetrów, głównie na twarzy i w miejscach odsłoniętych, pierwszym objawem zezłośliwienia jest powstawanie wyczuwalnych guzków
- czerniak guzkowy (NM, nodular melanoma) - szacuje się, że stanowi ok. 5 procent przypadków, to przebarwiony, szybko rosnący guzek, który ulega owrzodzeniu, rozwija się głównie na głowie, plecach i karku, częściej występuje u mężczyzn, dość szybko daje przerzuty, okres 5-letniego przeżycia wynosi (mimo leczenia) około 30 procent
- czerniak odsiebnych części kończyn, podpaznokciowy, podpaznokciowo-kończynowy (ALM, acral lentiginous melanoma)
- czerniak wywodzący się ze znamienia błękitnego (ang. melanoma arising from blue naevus)
- czerniak wywodzący się ze znamienia wrodzonego (ang. melanoma arising in a giant congenital naevus)
- czerniak znamieniopodobny (ang. naevoid melanoma)
Czytaj też: Czerniak paznokcia
Czerniak: diagnostyka
Najważniejsza jest samokontrola skóry - gdy wystąpi jedna ze zmian ABCD(E), trzeba się zgłosić do lekarza. Wstępnej oceny dokonuje się dermatoskopem - urządzeniem optycznym uwidaczniającym głębsze zmiany w znamieniu. Jeśli jest podejrzenie czerniaka, lekarz wycina całe znamię z marginesem zdrowej skóry, a usunięty fragment oddaje do badania histopatologicznego, które określa typ chorej tkanki i stopień zaawansowania choroby.
Kolejnym badaniem jest USG tzw. regionalnego obszaru chłonnego, które pokazuje, czy w węzłach nie ma przerzutów. Gdy badanie nie daje jasnej odpowiedzi, usuwa się węzeł wartowniczy - pierwszy węzeł chłonny na drodze naczyń limfatycznych biegnących od guza do układu chłonnego.
Badania dodatkowe pozwalające ocenić zaawansowanie czerniaka to:
- podstawowe badania krwi (morfologia, próby wątrobowe, aktywność dehydrogenazy mleczanowej - LDH)
- RTG klatki piersiowej w projekcji tylno-przedniej i bocznej
- USG jamy brzusznej
- ewentualnie USG regionalnych węzłów chłonnych
Rozszerzona diagnostyka - badania KT lub PET - wykonywana jest u chorych z rozpoznaniem czerniaków skóry w stopniu III (zwłaszcza przy obecności klinicznych przerzutów do węzłów chłonnych) lub izolowanych przerzutów do narządów odległych, przy czym przy przerzutach do węzłów chłonnych pachwinowych wskazane jest wykonanie badania KT miednicy.
U chorych z przerzutami czerniaka do węzłów chłonnych lub skóry z nieznanego ogniska pierwotnego poszukuje się ewentualnej istniejącej (lub usuniętej w przeszłości bez badania histopatologicznego) zmiany pierwotnej (zwłaszcza na skórze owłosionej głowy, błonach śluzowych).
Czerniak: stopnie zaawansowania
Stopień zaawansowania czerniaka podaje się w klasyfikacji TNM:
- T - ognisko pierwotne, czyli zmiana skórna
- N - mówi o występowaniu przerzutów do węzłów chłonnych
- M - określa występowanie przerzutów do odległych narządów
Poszczególne stopnie skali TNM, według której lekarze dobierają najlepszy sposób leczenia i określają rokowanie, oznaczają:
- stopień 0 – carcinoma in situ, czyli postać nieprzekraczająca naskórka i nienaciekająca
- stopień I – w tym stadium nie są zajęte węzły chłonne, nie ma przerzutów, a guz, jeśli jest owrzodzony, nie przekracza 1 mm grubości, zaś jeśli owrzodzenie nie występuje, wówczas nie przekracza 2 mm
- stopień II – czerniak występuje tylko miejscowo; ten stopień jest podzielony na 3 podstopnie, w zależności od grubości zmiany pierwotnej:A - zmiana z owrzodzeniem o grubości do 2 mm, a nieowrzodzona do 4 mmB - zmiana z owrzodzeniem o grubości do 4 mm, bez owrzodzenia może być większaC - grubość zmiany z owrzodzeniem przekracza 4 mm
- stopień III - przerzuty do regionalnych węzłów chłonnych; przy czym istotne jest określenie ich liczby oraz rodzaju nacieku
- stopień IV – najbardziej zaawansowane stadium choroby, w którym dochodzi do powstania przerzutów w odległych narządach, takich jak płuca czy wątroba.
Oprócz tego w diagnostyce czerniaka dużą rolę odgrywają skale pozwalające ocenić głębokość naciekania czerniaka. Są to:
-
Skala Breslowa
Stopień I - głębokość naciekania <= 0,75 mmStopień II - głębokość naciekania 0,76-1,5 mmStopień III - głębokość naciekania 1,51-3,99 mmStopień IV - głębokość naciekania >= 4 mm
-
Skala Clarka
Stopień I - naciek ogranicza się do naskórkaStopień II - naciek zajmujący górną warstwę brodawkową skóryStopień III - naciek zajmujący całą warstwę brodawkowatąStopień IV - naciek zajmujący warstwę siateczkowatą skóryStopień V - naciek zajmuje tkankę podskórną
Stopnie zaawansowania klinicznego czerniaka przedstawia poniższa tabela:
| Stopień | Charakterystyka |
| 0 | postać nieprzekraczająca naskórka i nienaciekająca, carcinoma in situ |
| I | brak zajęcia węzłów chłonnych, brak przerzutów, guz z owrzodzeniem nie grubszym niż1 mm lub bez owrzodzenia <2 mm |
| II | brak zajęcia węzłów chłonnych, brak przerzutów, wyróżnia się 3 podstopnie (IIA, IIB, IIC),w których cechą decydującą jest grubość zmiany pierwotnej |
| III | przerzuty do regionalnych węzłów chłonnych |
| IV | przerzuty w odległych narządach, np. płuc i wątroby |
W chwili rozpoznania u około 80% chorych czerniak skóry ma charakter zmiany miejscowej i charakteryzuje się bardzo niskim ryzykiem nawrotu (3-15%). Stadium regionalnego zaawansowania występuje pierwotnie u ok. 15%, natomiast stadium uogólnienia – u ok. 5% Chorych.
Czerniak: leczenie
Łączne roczne koszty pośrednie czerniaka (negatywnego wpływu choroby na aktywność zawodową) wynoszą ok. 250 milionów złotych (uwzględniając dyskontowanie tj. mniejszą wartość bieżącą przyszłych kosztów standardowo wyrażaną stopą 5% rocznie) lub ok. 380 milionów złotych (bez dyskontowania). Koszty pośrednie wynikają w zdecydowanej większości z przedwczesnej śmiertelności w okresie przedemerytalnym.
Czerniak jest na 20 miejscu pod względem liczby zgonów na nowotwory w Polsce, przy średniej europejskiej na 17 miejscu!
Pierwszym etapem leczenia czerniaka jest leczenie chirurgiczne. Polega ono na radykalnym wycięciu nowotworu wraz z marginesem zdrowej skóry szerokości 1 cm dla czerniaka o grubości do 2 mm.
Gdy grubość naciekania jest większa niż 2 mm, usuwa się 2-3 cm zdrowej skóry, przy czym stosowanie marginesu większego niż dwa centymetry zmniejsza odsetek wznów miejscowych, ale nie poprawia wskaźników przeżycia. Chirurg musi usunąć także powięź powierzchowną, aby mieć pewność, że nie pozostały w niej komórki nowotworowe.
Jeżeli powiększone są węzły chłonne, też zostaną usunięte. Przy małych guzach nie usuwa się powięzi, dokonuje się tylko oceny węzła wartowniczego, czyli pierwszego, który znajduje się na drodze naczyń chłonnych biegnących od strony guza w stronę regionalnego układu chłonnego. Kolejnym etapem operacji jest zamknięcie powstałej rany. Jeżeli chirurg musiał usunąć dużo skóry, konieczny jest przeszczep skóry, którą zwykle pobiera się z uda.
Przy zaawansowanej postaci - gdy czerniak przekroczył barierę skórno-naskórkową i przedostał się do węzłów chłonnych lub innych narządów (czerniak rozsiany) - oprócz zabiegu chirurgicznego konieczne jest leczenie wspomagające. W zależności od stanu pacjenta stosuje się:
- chemioterapię
- immunoterapię
- radioterapię
Ostatnie lata przyniosły przełom w leczeniu czerniaków. Przyczynkiem do tego było odkrycie zależności między mutacją genu BRAF a postępem czerniaka. Wiedza na ten temat pozwoliła rozwinąć leczenie ukierunkowane molekularnie, które polega na blokowaniu nieprawidłowego białka kodowanego przez zmutowany gen BRAF. Gen ten występuje u ponad połowy chorych na czerniaka. Działanie nowego leku (wemurafenib) polega na tym, że zamyka on drzwi do komórek nowotworowych - nie mogą się one odżywiać i dochodzi do ich zaprogramowanej śmierci. Dzięki temu guz się nie powiększa. Terapia jest skuteczna u 90 proc. chorych.
- chemioterapia prefuzyjna
Izolowana kończynowa chemioterapia perfuzyjna jest stosowana, gdy doszło do przerzutów do skóry lub tkanki podskórnej, ale w odległości większej niż 2 cm od brzegu guza pierwotnego. Terapia polega na podawaniu dużych dawek leków przeciwnowotworowych do kończyny odizolowanej od krążenia systemowego. Następnie kończynę ogrzewa się do 41-42°C, co pozwala niszczyć komórki nowotworowe.
- radioterapia
Radioterapię wykorzystuje się do leczenia czerniaków, jeżeli chory nie może być poddany operacji (lub nie zgadza się na nią) i jako leczenie miejscowe, kiedy nie ma możliwości przeprowadzenia radykalnej operacji.
Radioterapia jest także stosowana jako leczenie uzupełniające po operacji, gdy zachodzi podejrzenie, że - z powodów technicznych - nie usunięto całości guza. Jest też metodą leczenia paliatywnego, gdy doszło do przerzutów do kości.
W przypadku czerniaka gałki ocznej radioterapia jest leczeniem uzupełniającym. W przypadku czerniaków chemioterapii nie stosuje się rutynowo jako leczenia uzupełniającego po operacji. Powodem jest mała skuteczność tradycyjnie stosowanej chemioterapii. Jeżeli lekarz decyduje się na jej podanie, zwykle czyni to, aby – w zaawansowanych stadiach choroby – złagodzić objawy czerniaka.
- terapia celowana
Terapia celowana budzi wielkie nadzieje wśród chorych z przerzutami i samych lekarzy. Nowoczesne leki działają na wiele sposobów. Mogą neutralizować zmutowane białko BRAF i zatrzymać tym samym wzrost komórek nowotworowych. Mogą też zatrzymać chorobę wynikającą z mutacji genu C-kit, hamując jego białka przekazujące sygnały do wzrostu komórek.
We współczesnej onkologii możliwe jest także łączenie leków nowych z tymi z powodzeniem stosowanymi w innych rodzajach nowotworów i uzyskanie efektu dwustopniowego uderzenia. Taki koktajl pobudza własne komórki odpornościowe, które aktywnie walczą z rakiem i jednocześnie niszczą już istniejące komórki rakowe.
Uwaga! Immunoterapia, zwłaszcza z wykorzystaniem biomodulatorów takich jak interferon, nawet w skojarzeniu z chemioterapią nie przynosi oczekiwanych rezultatów. Podobnie jest ze szczepionkami, które nie okazały się skuteczną bronią w walce z czerniakiem.
Czerniak skóry rozsiany (uogólniony): leczenie
Leczenie zaawansowanego czerniaka skóry jest trudne i często nie przynosi oczekiwanych efektów. Część chorych z rozsianym czerniakiem korzysta z konwencjonalnych metod leczenia - chemioterapii z użyciem pojedynczych leków (dekarbazyna, temozolomid, pochodne nitrozomocznika, związki platyny, taksoidy, alkaloidy barwnika itp.) oraz z użyciem programów wielolekowych (CDBT, BOLD, CVD, PC itp..
Możliwa jest też immunoterapia raka z użyciem cytokin (interferon alfa2b, interleukina-2) oraz z użyciem przeciwciał monoklonalnych anty CTLA4 (ipilimumab) a także biochemioterapia polegająca na skojarzeniu chemioterapii z immunoterapią.
W leczeniu chorych z uogólnionym czerniakiem skóry wykorzystuje się również terapie eksperymentalne czerniaka (chorzy poddani są leczeniu w ramach kontrolowanych badań klinicznych) i wtedy może to być:
- badanie nowych leków cytotoksycznych (paklitaksel związany z nanocząsteczkami, tasisulam sodu, sagopilone itp.)
- wykorzystanie starych leków w nowej roli (np. chemioterapia metronomiczna - próba uzyskania efektu antyangiogennego przez zmianę sposobu podawania)
- terapia z użyciem leków ukierunkowanych molekularnie (inhibitory białka BRAF, inhibitory MEK, inhibitory HSP, inhibitory KTI, inhibitory szlaku PI3K/Akt/TOR, inhibitory proteasomów)
- immunoterapia eksperymentalna (czynna: szczepionki, interleukina-12, TNF, tremelimumab, oraz bierna: z użyciem komórek TIL, LAK)
Czerniak: terapia adjuwantowa
W wytycznych klinicznych uwzględniono szereg innowacyjnych terapii – immunoterapii i terapii celowanych molekularnie. Możliwość zastosowania konkretnych leków/schematów terapeutycznych zależy od stopnia zaawansowania czerniaka, obecności mutacji oraz linii leczenia.
W ostatnich latach na szczególną uwagę zasługuje terapia adjuwantowa czerniaka – stosowanie leczenia bezpośrednio po resekcji, a nie dopiero po nawrocie choroby.
Obiecujące wyniki badań klinicznych sugerują, że w niedalekiej przyszłości systemowa terapia uzupełniająca (adjuwantowa) u chorych z czerniakiem wysokiego ryzyka będzie stanowiła standard terapeutyczny.
Na czym właściwie polega? Terapie adjuwantowe to metody tzw. uzupełniające, które stosuje się bezpośrednio po leczeniu chirurgicznymw celu zmniejszenia ryzyka nawrotu choroby (wznowy miejscowej i przerzutów odległych), co powoduje poprawę rokowania chorego.
Wykazana w badaniach klinicznych redukcja ryzyka nawrotu choroby lub zgonu po zastosowaniu terapii adjuwantowych wynosi od 25% do 51%. Istnieje kilka alternatywnych terapii adjuwantowych, dla których badania kliniczne były zaprojektowane w różny sposób. Pembrolizumab, dabrafenib w skojarzeniu z trametynibem oraz ipilimumab (zarejestrowany jedynie przez Amerykańską Agencję Żywności i Leków w tym wskazaniu) porównywane były z placebo, natomiast niwolumab – z aktywnym komparatorem (ipilimumabem).
Czerniak: rokowania
Wczesna identyfikacja ogniska pierwotnego (biopsja wycinająca zmiany pierwotnej) i przerzutów do regionalnych węzłów chłonnych (biopsja węzłów wartowniczych) stwarza unikalną możliwość wyleczenia czerniaka skóry. W chwili rozpoznania u około 80 procent chorych czerniak skóry ma charakter zmiany miejscowej, stadium regionalnego zaawansowania - u 15 procent, a uogólnienia u 5 procent chorych.
Niestety, postępy w leczeniu uzupełniającym oraz paliatywnym u chorych na uogólnionego czerniaka skóry są nadal niezadowalające. Wskaźniki 5-letnich przeżyć wynoszą we wczesnych postaciach czerniaka 60-90 procent oraz 20-70 procent w stadium regionalnego zaawansowania i 5-10 procent w stadium uogólnienia.
Negatywny wpływ na rokowanie mają: grubość nacieku - ryzyko nawrotu i niepomyślnego rokowania rośnie z każdym milimetrem głębokości naciekania ogniska pierwotnego czerniaka oraz pojawienie się owrzodzenia w miejscu ogniska pierwotnego. Podwyższone stężenie LDH (dehydrogenaza mleczanowa) u chorych ze stwierdzonym rozsiewem jest bardzo niekorzystnym czynnikiem rokowniczym bez względu na liczbę i lokalizację zmian przerzutowych.
W Polsce umiera prawie 1/3 chorych na czerniaka [wideo]
- W Australii na czerniaka choruje prawie 8-10 razy więcej osób niż w Polsce, ale umiera tyle samo. Tam jest on znacznie wcześniej wykrywany. Australijczycy wiedzą, że należy swoją skórę obserwować i zgłaszają się do lekarza znacznie wcześniej - mówi agencji informacyjnej Newseria Piotr Rutkowski, chirurg onkolog, kierownik Kliniki Nowotworów Tkanek Miękkich, Kości i Czerniaków w Centrum Onkologii - Instytut im. Marii Skłodowskiej-Curie w Warszawie, przewodniczący Rady Naukowej Akademii Czerniaka przy Polskim Towarzystwie Chirurgii Onkologicznej. - 80 proc. chorych jest wyleczonych, ale to i tak gorzej niż w Niemczech czy Stanach Zjednoczonych, dlatego że startujemy z gorszego punktu - z grubości czerniaka średniej 1,8 mm, a w Stanach Zjednoczonych czy w Niemczech średnia grubość to 0,8 mm. To sprawia, że mamy gorsze wyniki.
Źródło: lifestyle.newseria.pl
Jak się ustrzec czerniaka?
Radzi prof. Lidia Rudnicka, kierownik Kliniki Dermatologii Szpitala MSWiA w Warszawie.
- Czy ubranie chroni przed promieniami?
Tak, ale tylko do pewnego stopnia. Wystarczy obejrzeć je pod światło. Tkanina prześwitująca przepuszcza promienie. Uważa się, że ubranie chroni tak jak filtr 15. Nie wystarczy więc tylko się okryć, choć jest to bardzo potrzebne.
- Jakie znamiona powinny nas skłonić do wizyty u dermatologa?
Znamiona, które szybko się powiększają. Mają powyżej 6 mm średnicy, nieregularny, asymetryczny kształt, nierówne brzegi. Zmieniają kolor: od szarobrązowego do czarnego. Najczęściej czerniak jest ciemnobrązowy lub czarny, ale zdarza się czerniak w kolorze skóry i taki jest najgroźniejszy, bo najpóźniej zauważany i rozpoznawalny.
- Czy czerniak powstaje tylko w miejscu znamion?
Najczęściej. Ale może też rozwinąć się na gładkiej skórze. Może powstać także wewnątrz organizmu, wszędzie tam, gdzie są melanocyty, czyli komórki wytwarzające barwnik skóry, melaninę. Znajdują się one także na śluzówkach narządów płciowych, jamy ustnej. Melanocyty, które mogą zezłośliwieć, są też na gałce ocznej, dlatego nie zapominajmy o noszeniu okularów przeciwsłonecznych z filtrem.
- Czy niepokojące znamię zawsze usuwamy?
Profilaktycznie usuwamy pieprzyki narażone na ciągłe drażnienie: na skórze głowy, stóp oraz w okolicach narządów płciowych. Jeżeli podejrzewamy, że mamy do czynienia z czerniakiem, usuwamy je szybko.
- Czy zabieg usunięcia pieprzyka jest skomplikowany?
Trwa około 30 minut, robi się go w znieczuleniu miejscowym i zaraz potem można wrócić do codziennych obowiązków. Jednorazowo usuwa się do trzech znamion.
- Po wycięciu pieprzyka zawsze pozostaje blizna?
Rankę na twarzy, dekolcie, wierzchu dłoni zamyka się na klej lub na tak zwany strip (rodzaj plasterka). Po zabiegu prawie nie ma śladu. Blizna zostaje tam, gdzie zakłada się szwy (na skórze grubszej, która się napina).
- Czy korzystając z solarium, też narażamy się na czerniaka?
Tak, nawet bardziej, niż opalając się na słońcu bez kremu z filtrem. Światowa Organizacja Zdrowia przedstawiła zalecenia dla tych, którzy korzystają z solarium. Przede wszystkim ten sposób opalania jest tylko dla ludzi zdrowych. Po drugie WHO proponuje, by unikały go osoby z bardzo jasną karnacją, z licznymi znamionami barwnikowymi na skórze, z dużą ilością piegów. Ważne jest także właściwe przygotowanie skóry: intensywne jej nawilżenie. Specjaliści ostatecznie proponują, byśmy nie spędzali w solarium więcej niż 23-30 minut rocznie!
- Badania skóry - jak często?
Osoby zdrowe, poniżej czterdziestego roku życia, które nie mają znamion, powinny badać skórę raz na trzy lata. Starsze co roku. Natomiast jeśli ktoś ma dużo znamion, powinien kontrolować je co trzy miesiące. Samemu trzeba obserwować, czy rosną, zmieniają kształt i barwę. Jeśli coś takiego zauważymy, zawsze pokażmy zmieniające się znamiona lekarzowi. Najlepiej dermatologowi.
Porady eksperta