Spis treści
- Niedokrwistości hemolityczne: objawy
- Niedokrwistości hemolityczne: powikłania
- Niedokrwistość hemolityczna: przyczyny
- Anemia hemolityczna: rodzaje
- Niedokrwistość hemolityczna: wyniki badań
- Leczenie niedokrwistości hemolitycznych
Niedokrwistość hemolityczna (anemia hemolityczna) to spadek:
- stężenia hemoglobiny (w wynikach badań laboratoryjnych HGB lub HB poniżej 14g/dl u mężczyzn i 12g/dl u kobiet)
- hematokrytu (HCT lub HT poniżej 40% u mężczyzn i 37% u kobiet)
- erytrocytów – krwinek czerwonych (RBC poniżej 4,2 mln/μl u mężczyzn i 3,5 mln/μl u kobiet)
w wyniku zniszczenia obecnych w krążeniu krwinek czerwonych w procesie nazywanym hemolizą.
Niedokrwistości hemolityczne: objawy
Kiedy pojawiają się objawy?
Jeśli choroba ta jest wrodzona, objawy pojawią się w młodym wieku, już u małych dzieci. Jeżeli jednak niedokrwistość hemolityczna jest nabyta, dolegliwości wystąpią u osób dorosłych, najczęściej po rozpoznaniu choroby, w przebiegu której hemoliza występuje (np. po rozpoznaniu tocznia układowego), bardzo rzadko może ona być pierwszym objawem innej choroby.
Jakie jest nasilenie objawów?
Jeśli hemoliza jest niewielka i trwa długo, choroba ta może nie powodować żadnych dolegliwości. Jednak jeżeli występuje nagły spadek ilości erytrocytów, objawy pojawią się dość szybko, a jeśli dodatkowo spadek ten będzie duży, może być niebezpieczna dla życia.
Jakie objawy mogą się pojawić?
Każda niedokrwistość, niezależnie od przyczyny daje takie objawy jak:
- osłabienie
- łatwa męczliwość
- zaburzenia koncentracji i uwagi
- bóle głowy i zawroty głowy
oraz mniej typowe dolegliwości:
- szybsze bicie serca
- duszność
W przypadku hemolizy najczęściej mamy do czynienia dodatkowo z żółtaczką, będącą wynikiem zbyt szybkiego niszczenia erytrocytów w stosunku do możliwości ich metabolizmu, ponadto zdarza się powiększenie śledziony i powiększenie wątroby.
Niekiedy osoby chorujące na anemię hemolityczną mają także kamicę pęcherzyka żółciowego, dzieje się tak, dlatego że składnik żółci, bilirubina, jest jednocześnie produktem metabolizmu erytrocytów, jeśli związku tego jest zbyt wiele wytrąca się on w postaci kamieni.
Pozostałe objawy są charakterystyczne dla poszczególnych jednostek chorobowych i wynikają z opisanych wcześniej mechanizmów powodujących anemię:
- sferocytoza wrodzona charakteryzuje się zaburzeniami rozwoju kości, kamicą pęcherzyka żółciowego i przełomami hemolitycznymi. Te ostatnie są stanami zagrażającymi życiu, w których występuje m.in. osłabienie, nudności, gorączka, ból brzucha, przyspieszenie tętna oraz ostra niewydolność nerek
- niedobory enzymów erytrocytarnych charakteryzują się: żółtaczką, ciemnym moczem i bólami brzucha, występującymi napadowo po niektórych lekach, stresie i w zakażeniach
- methemoglobinemia (jeden z defektów hemoglobiny) z kolei polega na zmianie wartościowości żelaza obecnego w erytrocytach, przez to nie może ona przyłączać i przenosić tlenu. Charakterystycznym objawem jest sinica, najlepiej widoczna w okolicy ust czy płatka ucha
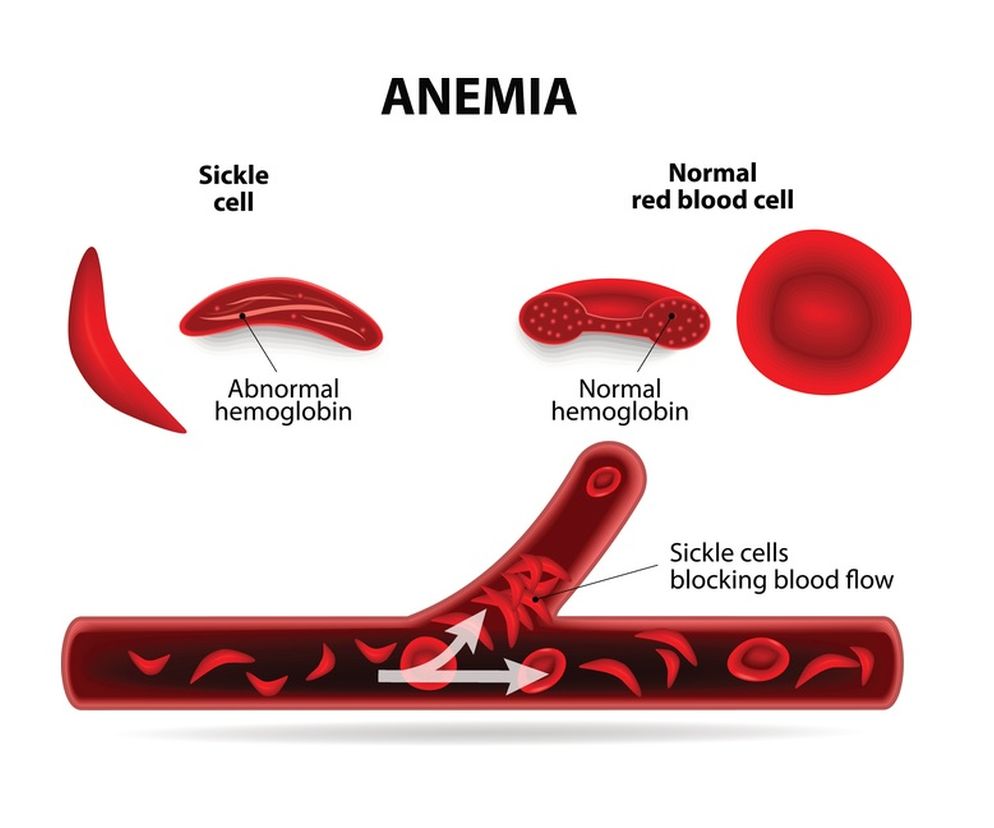
- niedokrwistość sierpowatokrwinkowa, objawia się żółtaczką, kamicą żółciową, opóźnieniem wzrostu, powiększeniem serca, zatorami naczyń, które powodują niedokrwienie narządów
W przypadku chorób autoimmunologicznych i chłoniaków dominują ich objawy, a objawami niedokrwistości w tych przypadkach mogą być:
- ból przy przełykaniu
- ból pleców
- ból brzucha
- gorączka
- czerwone zabarwienie moczu
- a jeśli hemoliza ma miejsce w małych naczyniach, skutkuje to powstawaniem zakrzepów.
Spektrum objawów jest więc bardzo duże, do tego należy pamiętać, że niedokrwistości hemolityczne mają różne powikłania.
Niedokrwistości hemolityczne: powikłania
Skutków wystąpienia tej choroby może być wiele, zaczynając do najmniej groźnych:
- kamica pęcherzyka żółciowego
- niedobór kwasu foliowego
- owrzodzenia skóry
- żylna choroba zakrzepowo-zatorowa
- przełom aplastyczny i hemolityczny, związane z nagłym dużym spadkiem ilości krwinek i będące bezpośrednim zagrożeniem życia.
O niedokrwistości świadczy spadek ilości krwinek czerwonych, czyli RBC poniżej normy.
Na podstawie innych parametrów możemy ocenić czy krwinki obecne w krążeniu mają odpowiednią objętość (mówi o tym MCV), odpowiednią ilość hemoglobiny (MCH) i jej stężenie w krwince (MCHC), są to niezwykle istotne parametry wiele mówiące o przyczynie spadku ilości erytrocytów.
W przypadku hemolizy najczęściej parametry budowy erytrocyta pozostają w granicach normy, mamy więc do czynienia z tak zwaną niedokrwistość normocytową, normochromiczną, czyli erytrocyty mają odpowiednią wielkość, właściwą zawartość i stężenie hemoglobiny.
Pośrednio mówi to o tym, że proces produkcji jest niezaburzony i organizm posiada wszystkie niezbędne do produkcji substraty.
Tylko w przypadku talasemii, w której zakłócony jest proces produkcji, erytrocyty są mniejsze i mają mniejszą zawartość hemoglobiny.
Kolejnym istotnym parametrem, który znaleźć możemy w morfologii krwi są retikulocyty, oznaczane "Ret.". Retikulocyty są to młode erytrocyty, które niedawno opuściły szpik kostny, zwiększona ich ilość wskazuje na intensywne tworzenie nowych krwinek w szpiku.
To nasilenie produkcji i wzrost retikulocytów jest odpowiedzią na zbyt małą ilość sprawnych czerwonych krwinek.
Bardziej zaawansowane badania pozwalają na wykrycie rzadko spotykanych, ale charakterystycznych kształtów erytrocytów, np: echinocyty (erytrocyty z wypustkami) w wadach enzymatycznych, erytrocyty tarczowate w talasemii, schistocyty (fragmenty erytrocytów) w niedokrwistościach mikroangiopatycznych, a także obecne w erytrocytach: ciała Heinza w methemoglobinemii, czy ciałka Howela-Jolly’ego w niedokrwistości sierpowatokrwinkowej.
Badania krwinek czerwonych szczegółowo zostały opisane w artykule o erytrocytach. W analizach krwi mogą także pojawić się odchylenia w zakresie:
- wzrost LDH (dehydrogenaza mleczanowa, czyli enzym obecny w erytrocytach), zostaje on uwolniony kiedy erytrocyt ulega zniszczeniu, stąd zwiększone jego stężenie we krwi w czasie hemolizy
- spadek haptoglobiny (białko wiążące wolną hemoglobinę) jej spadek wynika stąd, że metody laboratoryjne oceniają ilość haptoglobiny zdolnej do związania hemoglobiny, jeśli związek ten jest uwalniany z uszkodzonych erytrocytów, dostępne cząstki haptoglobiny łączą się z nią i są "niewidoczne" w czasie oznaczania laboratoryjnego
- wzrost bilirubiny, która jest końcowym produktem rozkładu hemoglobiny.
W badaniu moczu stwierdzić możemy: urobilinogen i hemoglobinurię, czyli wydalanie z moczem zwiększonej ilości odpowiednio urobiliny i hemoglobiny.
Związki te są usuwane jeśli hemoliza jest tak nasilona, że wątroba nie jest w stanie wydajnie metabolizować zniszczonych krwinek.
Poszczególne postaci niedokrwistości hemolitycznych mają swoiste dla siebie badania, wykonuje się je jednak rzadko i tylko w wyspecjalizowanych ośrodkach są to między innymi:
- zmniejszona aktywność dehydrogenazy glukozo-6-fosforanowej
- niedobór kinazy pirogronianowej
- wzrost metHb (methemoglobinemia)
- wzrost HbS i HbF (niedokrwistość sierpowatokrwinkowa)
- oraz powszechniejszy bezpośredni odczyn Coombsa (przeprowadza się go w chorobach autoimmunologicznych, nie tylko tych związanych z hemolizą, w tym jednak przypadku ułatwia on postawienie rozpoznania anemii wtórnej).
Niekiedy, zwłaszcza jeśli diagnoza nie jest pewna, wykonuje się biopsję szpiku, wykazuje ona wzmożone tworzenie nowych erytrocytów.
Leczenie niedokrwistości hemolitycznych
Leczeniem schorzeń krwi i układu krwiotwórczego zajmuje się hematolog, choć podstawową diagnostykę przeprowadzić może też lekarz rodzinny.
Pomimo różnorodności przyczyn hemolizy podstawy leczenia są podobne.
U pacjentów z taką diagnozą przede wszystkim należy utrzymać wystarczającą ilość krwinek czerwonych w krążeniu, a więc niekiedy konieczne jest przetaczanie ich koncentratów.
Zawsze natomiast trzeba zapewnić składniki potrzebne do tworzenia nowych erytrocytów, czyli kwas foliowy i żelazo, jeśli jest go zbyt mało.
Zanim rozpocznie się leczenie niedokrwistości konieczne jest wykluczenie wtórnego charakteru tego schorzenia, a więc leczyć choroby mogące wywoływać niedokrwistość hemolityczną, a także odstawić leki mogące ją powodować.
Wspólną metodą leczenia dla kilku niedokrwistości: sferocytozy, talasemii, zaburzeń enzymów jest także jego ostatnia linia - operacyjne usunięcie śledziony.
Narząd ten wyłapuje i niszczy zniekształcone erytrocyty, jeśli jednak jest ich zbyt wiele, działanie śledziony powoduje znaczną niedokrwistość.
Usunięcie tego narządu ma na celu utrzymanie w krążeniu nieprawidłowych, ale częściowo spełniających swoje zadanie krwinek.
Zanim przeprowadzi się splenektomię, podejmuje się próbę leczenia hemolizy swoiście do czynnika ją powodującego:
- w chorobach autoimmunologicznych stosuje się glikokortykosteroidy, leczenie immunosupresyjne, a także plazmaferezę (zabieg pozwalający na usunięcie wszystkich przeciwciał z krwi, również tych przeciwerytrocytarnych)
- w methemoglobinemii można podawać błękit metylenowy, stosować komorę z tlenem hiperbarycznym, a także stosować wymienne przetaczanie krwi. W przypadkach lżejszych, przewlekłych - kwas askorbinowy i ryboflawinę
- w talasemii podaje się witaminę C i cynk
- w niedokrwistości sierpowatokrwinkowej – hydroksymocznik, leki przewbólowe i przeciwkrzepliwe
Podłoże niedokrwistości hemolitycznych jest bardzo zróżnicowane, podobnie mechanizm w jakim następuje uszkodzenie krwinki, stanowią one jednak wspólną grupę chorób, ponieważ ostateczny skutek zawsze jest taki sam – zniszczenie młodego, sprawnego erytrocyta.
To z kolei ma liczne konsekwencje, przede wszystkim krew nie dostarcza do komórek takiej ilości tlenu, jaka jest im potrzebna do właściwego funkcjonowania, a skutki mogą być różne, od męczliwości i szybszego bicia serca do zawału serca włącznie.
W przypadku podejrzenia niedokrwistości hemolitycznej podstawową diagnostykę należy przeprowadzić u lekarza rodzinnego, jednak o bardziej zaawansowanych badaniach oraz o leczeniu decyduje hematolog.
Niedokrwistość hemolityczna: przyczyny
Niedokrwistości hemolityczne to grupa wielu chorób, różne mogą być ich przyczyny, skutkiem jednak zawsze jest niszczenie erytrocytów.
W warunkach prawidłowych krwinka czerwona żyje ok. 120 dni, następnie jest wychwytywana przez śledzionę i tam rozkładana, a żelazo z niej zmagazynowane.
W wyniku defektów samych erytrocytów lub innych narządów, jak wątroba i śledziona, proces ten następuje szybciej, nawet już po 50 dniach.
Dodatkowo przy nasilonej hemolizie szpik kostny nie nadąża z produkcją nowych i uzupełnianiem braków krwinek, skutkuje to zmniejszeniem ilości erytrocytów.
Nasilone niszczenie krwinek powoduje także zbyt duże obciążenie enzymów odpowiedzialnych za ich metabolizm, proces ten staje się niewydolny i metabolity krwinek pozostają w krążeniu.
Niedobór erytrocytów jest charakterystyczny dla wszystkich niedokrwistości (np. niedokrwistości z niedoboru żelaza czy niedokrwistości z niedoboru witaminy B12) i dlatego część objawów jest wspólna i występuje w każdym rodzaju anemii.
Nasilenie procesów związanych z rozkładem oraz obecność resztek erytrocytów w krążeniu daje objawy charakterystyczne dla niedokrwistości hemolitycznych.
Anemia hemolityczna: rodzaje
Niedokrwistości hemolityczne mogą być wynikiem mutacji genetycznej, wtedy nazywamy je wrodzonymi lub nabyte, np. w chorobach autoimmunologicznych. Pierwsze z nich spowodowane są uszkodzeniem samej krwinki i są to:
- defekty błony komórkowej erytrocyta – krwinki mają wtedy zmieniony kształt np. owalocytoza, czy najczęstsza wrodzona niedokrwistość hemolityczna – sferocytoza (kulisty kształt krwinki)
- defekty enzymów erytrocytu, tak zwane enzymopatie – cytoplazma erytrocytów zawiera szereg enzymów niezbędnych do ich funkcjonowania, niedokrwistość hemolityczna może być skutkiem niedoboru dwóch enzymów: dehydrogenazy glukozo-6-fosforanowa i kinazy pirogronianowej, mają one istotny wkład w produkcję energii w erytrocycie
- defekty hemoglobiny, czyli związku przenoszącego tlen, są to hemoglobinopatie - niedokrwistość sierpowatokrwinkowa i methemoglobinemia, w chorobach tych zmniejszona jest zdolność krwinek do przenoszenia tlenu oraz zmieniony może być ich kształt, przez co bardziej narażone są na uszkodzenia
- niewystarczające tworzenie hemoglobiny – talasemie
W przypadku niedokrwistości nabytych erytrocyty są prawidłowe, jednak są one niszczone przez czynniki zewnętrzne.
Jednym z mechanizmów są procesy immunologiczne, prowadzą one do wytworzenia przeciwciał przeciwko krwinkom czerwonym.
Te mogą być produkowane w przebiegu wielu chorób: autoimmunologicznych (np. toczeń układowy), przewlekłej białaczki limfocytowej, chłoniaków, po niektórych lekach, po przeszczepach narządów, przetoczeniach krwi oraz w tak zwanej chorobie zimnych aglutynin i napadowej zimnej hemoglobinurii.
Innym mechanizmem pozakrwinkowego niszczenia erytrocytów są niedokrwistości hemolityczne mikroangiopatyczne. Dosyć skomplikowana nazwa, co ona oznacza?
Z różnych przyczyn krwinki niszczone są w małych tętniczkach i żyłkach, ma to miejsce w przebiegu zakrzepowej plamicy małopłytkowej, zespole hemolityczno mocznicowym, czy w zakażeniach.
Co ciekawe jest to też mechanizm działania niektórych trucizn, np. jadu niektórych pająków, czy żmij. Bardzo rzadko hemoliza następuje w skutek mechanicznego uszkadzania erytrocytów, np. po wszczepieniu sztucznej zastawki serca.
Niedokrwistość hemolityczna: wyniki badań
Podstawowym badaniem, jakie należy wykonać przy podejrzeniu niedokrwistości (nie tylko hemolitycznej) jest morfologia krwi obwodowej.