Spis treści
- Zespół CREST: przyczyny
- Zespół CREST: podstawowe objawy
- Zespół CREST: inne objawy
- Zespół CREST: rozpoznawanie
- Zespół CREST: leczenie
- Zespół CREST: rokowanie
Zespół CREST (obecnie postać ograniczona twardziny układowej) w medycznych pozycjach zaczął gościć w 1964 roku. To wtedy właśnie R.H. Winterbauer, w tamtym czasie student medycyny z Johns Hopkins School of Medicine, opisał historie 8 pacjentów, u których wystąpiła bardzo podobna kompilacja objawów.
Były nimi zwapnienia w obrębie tkanek miękkich, objaw Raynauda, nieprawidłowości dotyczące motoryki przełyku oraz sklerodaktylia i teleangiektazje.
Od pierwszych liter angielskich nazw tych objawów wziął się właśnie akronim CREST (gdzie C oznacza calcinosis, R - Raynaud’s phenomenon, E - esophageal dysmotility, a S - sclerodactyly i T - teleangiectasia).
Współcześnie zespół CREST określa się już raczej jako postać ograniczoną twardziny układowej. Problem należy do szerszej grupy schorzeń, którymi są przede wszystkim twardzina układowa uogólniona oraz twardzina układowa bez zmian skórnych.
Najczęściej zespół CREST rozwija się u osób mających pomiędzy 30 a 50 lat, może się on jednak pojawić zarówno w młodszym, jak i w starszym wieku. Jednostka zdecydowanie częściej spotykana bywa u kobiet niż u mężczyzn. Z niewiadomych przyczyn częściej na zespół CREST zapadają osoby czarnoskóre.
Zespół CREST: przyczyny
O zespole CREST w świecie medycznym wspomina się od dawna, mimo tego do dziś nie udało się ustalić, co odpowiada za jego występowanie. Zaliczany on jest do grupy schorzeń autoimmunologicznych.
Znane jest to, że w przebiegu jednostki dochodzi do pojawiania się specyficznych autoprzeciwciał (m.in. przeciwjądrowych ANA czy charakterystycznych właśnie dla lSSc przeciwciał przeciwcentromerowych ACA).
Zaobserwowano już także, że z chorobą powiązana jest nadprodukcja TGF-beta (transformującego czynnika wzrostu fibroblastów), co prowadzi do nadmiernej stymulacji fibroblastów w organizmie i ostatecznie do nadprodukcji włókien kolagenowych. Co jednak jest bezpośrednią przyczyną zespołu CREST -tego wciąż po prostu nie wiadomo.
Pewien udział w patogenezie schorzenia mogą mieć geny - zauważalne jest bowiem to, że osoby predysponowane do chorób autoimmunologicznych (mające krewnych cierpiących np. na reumatoidalne zapalenie stawów, chorobę Hashimoto czy toczeń rumieniowaty układowy) mają zwiększone ryzyko wystąpienia zespołu CREST.
Za czynniki, które potencjalne mogą mieć związek z występowaniem tej choroby, uznawane są także różne substancje toksyczne, takie jak m.in. trichloroetylen czy benzen (narażenie na takowe miałoby zwiększać ryzyko zespołu CREST szczególnie u osób z rodzinnym obciążeniem chorobami autoimmunologicznymi).
Zespół CREST: podstawowe objawy
Główne objawy zespołu CREST to te problemy, od których wzięła się pierwsza nazwa tej jednostki. W jej przebiegu występują wspominane już wcześniej:
- zwapnienia w tkankach miękkich: w różnych miejscach ciała u chorych pojawiają się guzkowate, rozmaitej wielkości twory, które zbudowane są ze złogów wapnia
- objaw Raynauda: nierzadko stanowi on pierwszy przejaw zespołu CREST, pojawiając się nawet wiele przed innymi objawami tej choroby; polega on na występowaniu charakterystycznej kaskady zjawisk, gdzie palce rąk najpierw nagle bledną, później stają się sinawe, aż ostatecznie przybierają żywoczerwoną barwę
- nieprawidłowości dotyczące motoryki przełyku: pojawiają się one ze względu na wystąpienie włóknienia, jak i zaniku mięśniówki gładkiej w obrębie przełyku, skutkują zaś przede wszystkim utrudnieniem połykania (chorzy na zespół CREST nierzadko zmagają się z dysfagią), dodatkowo pacjenci mogą również skarżyć się na objawy choroby refluksowej przełyku
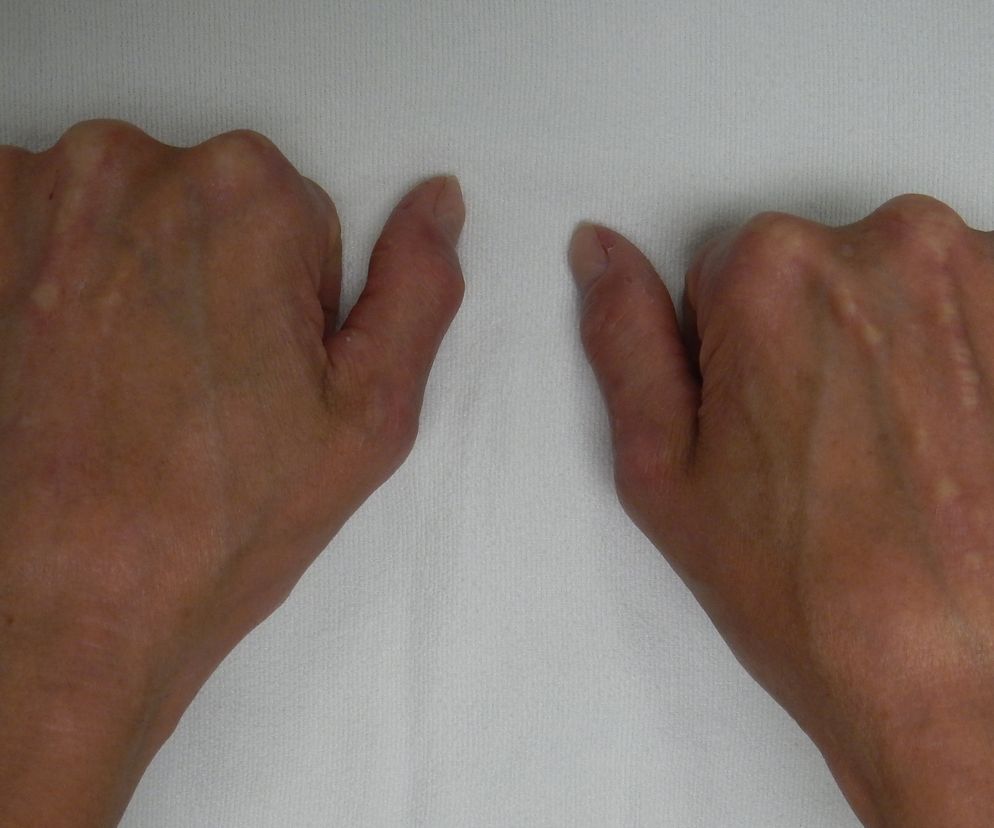
- sklerodaktylia: zmiany w obrębie palców, spowodowane m.in. odkładaniem się w ich obrębie włókien kolagenowych - w przebiegu zespołu CREST palce chorych mogą przybierać wygląd kiełbaskowaty, ale i dochodzić może nawet do zaniku opuszek palców czy skrócenia paliczków dalszych
- teleangiektazje: pojawianie się znacznie poszerzonych naczyń krwionośnych w obrębie skóry przede wszystkim twarzy, rąk oraz w obrębie błon śluzowych.
Zespół CREST: inne objawy
Powyżej opisane problemy rzeczywiście stanowią najbardziej klasyczne objawy zespołu CREST, w przebiegu tej jednostki występuje jednak zdecydowanie więcej nieprawidłowości.
Chorobę określa się mianem ograniczonej twardziny - nazwa ta nie wzięła się znikąd. Otóż jednym z najbardziej charakterystycznych przejawów tej jednostki jest postępujące włóknienie (prowadzące właśnie do stwardnienia) zarówno skóry, jak i różnych narządów wewnętrznych.
W przebiegu zespołu CREST zmiany skórne pojawiają się przede wszystkim w obrębie twarzy i końcowych części kończyn górnych i kończyn dolnych. Przejawem tychże nieprawidłowości w zakresie twarzy może być problem, określany mianem twarzy maskowatej (dochodzi w tym przypadku do ograniczenia mimiki chorego).
Podkreślenia wymaga tutaj to, że w przypadku zespołu CREST stopień zwłóknienia skóry nie jest w jakimkolwiek stopniu skorelowany ze zwłóknieniem narządów - u chorych, u których zmiany skórne są bardzo nasilone, narządy wewnętrzne mogą być w niewielkim tylko stopniu objęte podobnym procesem patologicznym.
Włóknienie organów we wnętrzu organizmu prowadzić może do bardzo poważnych problemów. Przy zajęciu układu oddechowego u chorych pojawiać się może duszność, ale i suchy kaszel.
W przypadku, gdy dojdzie do wystąpienia zmian w sercu, u chorych pojawiać się mogą zaburzenia rytmu serca, ale i nawet dochodzić może do nieprawidłowej kurczliwości mięśnia sercowego, finalnie mogącej doprowadzić do objawów niewydolności serca.
Dość często u chorych na zespół CREST dochodzi do rozwinięcia się nadciśnienia płucnego.
Mimo, że wymieniono już wiele możliwych objawów zespołu CREST, tak naprawdę to nadal jeszcze nie wszystko. Wraz z czasem trwania choroby i narastaniem zwłóknienia w różnych narządach, pojawiać się mogą coraz to kolejne dolegliwości, takie jak m.in. suchość błon śluzowych, nadciśnienie tętnicze czy zaburzenia perystaltyki jelitowej.
Chorzy - szczególnie ci, u których objaw Raynauda występuje często i ma on duże nasilenie – zagrożeni są wystąpieniem zmian owrzodzeniowych, które w najgorszym wypadku mogą ulec martwicy, przez co może zachodzić konieczność dokonania u nich amputacji zmienionych w ten sposób palców.
Zespół CREST: rozpoznawanie
W diagnostyce zespołu CREST najistotniejsze jest stwierdzenie u chorych charakterystycznych dla tej jednostki objawów oraz wykrycie typowych dla niej autoprzeciwciał (takich jak wspominane już wcześniej przeciwciała ANA czy przeciwciała ACA oraz innych jeszcze przeciwciał).
Czasami wykorzystywana w rozpoznawaniu schorzenia jest biopsja skóry - można w niej wykazać zmiany związane z włóknieniem, aczkolwiek ze względu na dużą ilość wyników fałszywie ujemnych, nie jest to badanie rutynowo przeprowadzane w diagnostyce zespołu CREST.
Przy stwierdzeniu zespołu CREST bardzo istotne jest wykonanie u chorego badań, które umożliwią stwierdzenie, czy choroba zdążyła już doprowadzić do istotnych powikłań narządowych. W tym celu u pacjentów zlecane mogą być m.in.:
- badania endoskopowe przewodu pokarmowego (np. gastroskopia)
- badania RTG kości
- tomografia komputerowa klatki piersiowej
- echokardiografia
- badania czynnościowe układu oddechowego
- EKG
- testy wysiłkowe
Zespół CREST: leczenie
Obecnie nie istnieją żadne metody przyczynowego leczenia zespołu CREST. Pacjentom zalecane jest stosowanie leków immunosupresyjnych, które mogą wpływać na czynność pobudzonego układu odpornościowego - przykładami preparatów, które są w tym w celu wykorzystywane, są metotreksat oraz mykofenolan mofetylu.
Warto tutaj jednocześnie podkreślić jeden aspekt: otóż leki, które najbardziej kojarzone są z działaniem immunosupresyjnym, czyli glikokortykosteroidy, u chorych na zespół CREST są przeciwskazane ze względu na to, że mogą one nasilać występujące u nich zmiany skórne.
Tak naprawdę nie jednak sama immunosupresja, a tzw. terapia narządowo swoista stanowi podstawę w leczeniu zespołu CREST. Mowa tutaj o proponowaniu pacjentom terapii, która będzie wpływała na pojawiające się u nich objawy zespołu CREST.
Przykładowo w celu zapobiegania objawowi Raynauda chorym zalecane może być stosowanie leków z grupy blokerów kanałów wapniowych (np. nifedypiny), u pacjentów ze zwłóknieniem płuc rozpoczynane może być leczenie cyklofosfamidem, z kolei pacjentom z nasilonymi objawami refluksu żołądkowo-przełykowego zalecane może być stosowanie leków z grupy inhibitorów pompy protonowej.
Nie tylko jednak farmakoterapia ma znaczenie u pacjentów z zespołem CREST. Chorym zalecana bywa fizykoterapia - dzięki niej możliwe jest zachowanie przez nich sprawności przez dłuższy czas.
Pacjentom zwraca się również uwagę na to, że powinni oni unikać zimna i palenia papierosów (może to zmniejszać częstość występowania objawu Raynauda) oraz podkreśla się im to, że powinni oni wyjątkowo dbać o swoją skórę.
Zespół CREST: rokowanie
Rokowania pacjentów cierpiących na zespół CREST ogólnie uznawane są za lepsze niż tych chorych, u których wystąpi uogólniona postać twardziny.
Od momentu rozpoznania 10-letnie przeżycie osiąga nawet ponad 75% wszystkich chorych.
Gorsze rokowania mają osoby, u których pojawią się poważne powikłania narządowe schorzenia, takie jak np. nadciśnienie płucne.
Szacuje się, że tenże właśnie groźny problem rozwija się w ciągu 10-20 lat od momentu zachorowania u mniej niż 10% wszystkich osób cierpiących na zespół CREST.