Anestezjolog jest jednym z tych specjalistów, którzy kwalifikują pacjenta z otyłością do zabiegu bariatrycznego. Dlaczego?
Marcin Możański: Pacjenci z otyłością wymagają szczególnej uwagi. Z biegiem lat otyłość powoduje u nich zmiany w układzie oddechowym i układzie krążenia oraz liczne choroby towarzyszące (takie jak choćby cukrzyca), które bardzo istotnie wpływają na przebieg znieczulenia. Ze względu istotne ograniczenia wydolności u takich pacjentów warto wdrożyć postępowanie, które przygotuje ich do operacji, a dopiero potem ocenić ich przed samym zabiegiem.
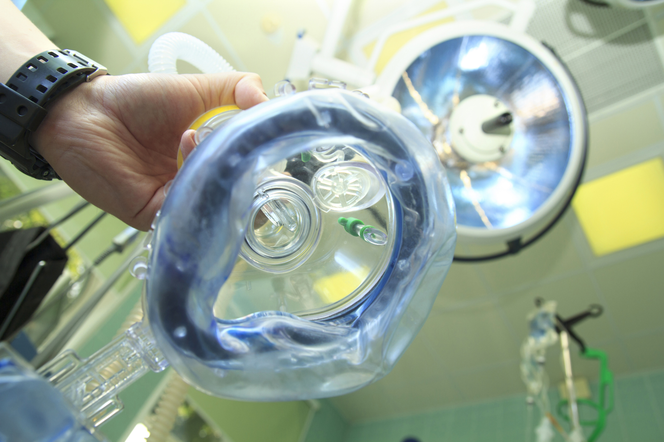
Czy sama intubacja pacjenta bariatrycznego sprawia jakieś trudności?
M.M.: Tak. Trudności wynikają ze zmian anatomicznych, które zachodzą u pacjentów z otyłością. Dochodzi u nich do przerostu wszystkich tkanek miękkich gardła, migdałków podniebiennych. Tacy pacjenci mają też znacznie krótszą i grubszą szyję i znacznie mniej miejsca w gardle na włożenie urządzeń, za pomocą których wykonujemy intubację dotchawiczą. Czasem więc potrzebny jest wideolaryngoskop albo bronchofiberoskop, za pomocą którego można bezpiecznie włożyć rurkę do tchawicy pacjenta z otyłością.
Czym się różni zwykły laryngoskop od wideolaryngoskopu?
M.M.: Laryngoskop to metalowa łopatka ze źródłem światła. Kiedy go używamy, sami musimy odsunąć wszystkie tkanki tak, żeby zobaczyć krtań i wejście do niej. Natomiast wideolaryngoskopy i wszystkie inne urządzenia optyczne sprawiają, że oczami lekarza jest zainstalowana w tym urządzeniu kamera albo światłowód, który przekazuje obraz do monitora. Wideolaryngoskop daje większe możliwości i zwiększa bezpieczeństwo pacjenta.
Czy w innych niż bariatryczne operacjach też stosuje się takie urządzenia?
M.M.: Tak. Na przykład w chirurgii twarzowo-szczękowej i w ogóle wszędzie tam, gdzie są tzw. trudne drogi oddechowe.
materiał partnera
Otyłość została oficjalnie uznana za chorobę przez Światową Organizację Zdrowia. Otyłość osiągnęła w Polsce rozmiary epidemii. Operacji bariatrycznej ratującej życie potrzebuje już 700 tysięcy Polaków z otyłością III stopnia. Pacjent bariatryczny wymaga interdyscyplinarnej opieki specjalistów z dziedzin: chirurgii, psychologii, dietetyki i fizjoterapii.
Czy u pacjentów z otyłością jest zwiększone ryzyko zatoru?
M.M.: U wszystkich operowanych pacjentów występuje ryzyko żylnej choroby zakrzepowo-zatorowej. Dlatego w okresie przygotowań do operacji pacjenci dostają leki zmniejszające krzepliwość krwi. Ponadto staramy się wykonać operację w jak najkrótszym czasie, no i jak najszybciej uruchomić pacjenta, ponieważ ruch zmniejsza ryzyko zatorowości. Stosujemy też profilaktykę mechaniczną albo za pomocą specjalnych pończoch czy bandażowania kończyn dolnych w czasie zabiegu operacyjnego albo specjalnych mankietów, które uciskają kończyny. Te mankiety naśladują ruchy mięśni, które pobudzają przepływ krwi w kończynach.
Od czego zależy wybór metody tej profilaktyki?
M.M.: To jest sprawa indywidualna. Wszystko zależy od zaawansowania otyłości i stopnia ryzyka, jakie występuje u danego chorego.
i
Jak musi być przystosowana sala operacyjna dla pacjenta z otyłością?
M.M.: Po pierwsze, stół operacyjny musi mieć odpowiednią nośność, musi się też zginać w odpowiednich miejscach tak, żeby dostosowywać się do pozycji pacjenta i potrzeb chirurga. Pozycja w czasie operacji nie zawsze jest płaska. Czasem jest bardzo mocno pochylona w kierunku nóg, czasem odwrotnie. Oprócz stołu bardzo przydatne są wszelkie urządzenia, które pozwalają układać pacjenta. To takie podkładki żelowe. Nazywamy je „pozycjonerami”. One są o tyle przydatne, że pacjenta z otyłością nie zawsze daje się ułożyć na płaskiej powierzchni stołu operacyjnego. To ze względu na różne dysfunkcje układu ruchu. Kończyny nie zginają się w sposób prawidłowy, a pleców nie da się rozprostować, np. ze względu na garb tłuszczowy. Dlatego pacjent wymaga podkładek pod kark, głowę, kończyny, kolana tak, żeby nie doszło do uszkodzeń mięśni, nerwów czy ścięgien w czasie długotrwałego przebywania w pozycji leżącej. Przy operacjach pacjentów z otyłością przydaje się też zwykły stopień. Dzięki niemu pacjent przed zabiegiem może wejść na stół operacyjny, a anestezjolog stanąć nad nim w wygodnej pozycji. Potrzebujemy też rolek i podnośników, które po operacji pomagają nam przesunąć pacjenta do łóżka.
W jakiej pozycji operowany jest pacjent podczas zabiegu bariatrycznego?
M.M.: Najczęściej w pozycji mocno pochylonej w kierunku nóg. Dlatego często przy takich zabiegach używamy podstawek pod stopy, żeby pacjent nie zsuwał się ze stołu operacyjnego. Czasem używamy też materaców próżniowych, które – odsysane – zastygają w pozycji zadanej i usztywniają pacjenta tak, żeby nie przesuwał się na stole operacyjnym.
Dlaczego podczas zabiegu bariatrycznego pacjent musi leżeć pochylony w kierunku nóg?
M.M.: To pozycja potrzebna chirurgom. Oni operują głównie w górnej części jamy brzusznej, w związku z czym chcą, żeby jelita i tłuszcz wewnątrzotrzewnowy przesuwały się zgodnie z działaniem grawitacji ku dołowi. Wtedy odsłaniają górną część jamy brzusznej, czyli operowany żołądek. Gdyby pacjent leżał zupełnie płasko, to chirurdzy mieliby zawężone pole operacyjne i trudniej byłoby przeprowadzić zabieg.
Co dla anestezjologa jest największym wyzwaniem podczas operacji bariatrycznej?
M.M.: Jeśli chodzi o monitorowanie poziomu znieczulenia, to dysponujemy kilkoma urządzeniami, które mierzą głębokość znieczulenia i to, w jaki sposób mózg pacjenta na to znieczulenie reaguje. U pacjenta z otyłością zmienia się działanie leków nasennych, przeciwbólowych i zwiotczających. Dzieje się tak dlatego, że ma on w sobie znacznie więcej tkanki tłuszczowej, mniej wody i inaczej zbudowany układ krążenia, w związku z czym te same lekarstwa podane pacjentowi szczupłemu i temu z otyłością mogą inaczej działać. Może się okazać, że dawka leku wyliczona według masy ciała będzie za duża albo odwrotnie, a wtedy pacjent może się podczas zabiegu wybudzić. Aby mieć pewność, że nie stosujemy zbyt małych albo zbyt dużych dawek leków należ stosować przyrządowe monitorowanie głębokości znieczulenia.
Co jest największym zagrożeniem dla pacjentów z otyłością podczas zabiegu bariatrycznego?
M.M.: To są pacjenci mocno obciążeni, głównie ze względu na liczne choroby układu oddechowego i krążenia oraz na częste występowanie zespołu obturacyjnego bezdechu sennego, który – niestety – jest często nierozpoznawany. To dla pacjentów z otyłością bardzo groźna patologia. Obturacyjny bezdech senny powoduje, że podczas snu pacjent traci drożność dróg oddechowych i przestaje oddychać. Poddusza się własnym językiem i przebudowanym gardłem. Wtedy dochodzi do niewydolności oddechowej. Jeśli podajemy mu leki nasenne, przeciwbólowe czy zwiotczające mięśnie, to ten proces się pogłębia. Taki chory po operacji może mieć kłopoty z oddychaniem. Co więcej, jeśli pacjent nie leczy bezdechu sennego (bo czasem nawet o nim nie wie), to dochodzi do bardzo poważnych zmian w płucach i sercu. Wynikająca z tego przebudowa tych organów jest niezwykle niebezpieczna i może prowadzić do śmierci nawet bez operacji. W monitorowaniu pacjentów z bezdechem sennym w okresie okołooperacyjnym nie wystarczy, zwykle stosowana, saturacja – czyli ocena wysycenia tlenem krwi. Przydatne jest także ocenianie ilości dwutlenku węgla w wydychanym powietrzu – świadczy ono, między innymi, o jakości oddychania. Skuteczną metodą zwiększającą bezpieczeństwo pacjentów bariatrycznych jest monitorowanie kapnograficzne, umożliwiające natychmiastowe wykrycie bezdechu i podjęcie wczesnej interwencji, zapobiegającej potencjalnym powikłaniom, min. zatrzymaniu krążenia, które stanowi bezpośrednie zagrożenie życia pacjenta.
Poradnikzdrowie.pl wspiera bezpieczne leczenie i godne życie osób chorych na otyłość.
Ten artykuł nie zawiera treści dyskryminujących i stygmatyzujących osoby chore na otyłość.