Co to jest chłoniak skórny T komórkowy (CTCL)?
Chłoniak skórny T-komórkowy (CTCL) to rzadki nowotwór złośliwy wywodzący się z limfocytów T - komórek układu odpornościowego, które w prawidłowych warunkach odpowiadają za zwalczanie patogenów i ochronę organizmu.
W przebiegu CTCL dochodzi do ich nieprawidłowego namnażania, co sprawia, że zamiast pełnić funkcje obronne, zaczynają gromadzić się w skórze.
Najczęściej występujące typy CTCL to:
- ziarniniak grzybiasty (MF),
- Lymphomatoid papulosis,
- pierwotnie skórny chłoniak anaplastyczny z dużych komórek T (pcALCL).
CTCL uznaje się za chorobę rzadką, według Europejskiej Agencji Leków (EMA) liczba dotkniętych nią osób nie przekracza 5 na 10 tysięcy. W Polsce choruje około 2000 obywateli.

Przyczyny rozwoju chłoniaka skórnego T komórkowego (CTCL)
Przyczyny rozwoju chłoniaka skórnego T-komórkowego (CTCL) nie są do końca poznane, jednak naukowcy wskazują na kilka potencjalnych czynników. Niektóre zmiany w materiale genetycznym limfocytów T mogą powodować ich niekontrolowany wzrost. Uważa się również, że długotrwałe narażenie na czynniki środowiskowe zwiększa ryzyko CTCL.
Nie bez znaczenia są też przewlekłe infekcje wirusowe, ekspozycja na niektóre substancje chemiczne i toksyny oraz przewlekłe stany zapalne skóry. Pacjenci z osłabionym układem immunologicznym, np. po przeszczepach narządów, z HIV/AIDS czy chorzy przyjmujący leki immunosupresyjne, są narażeni na rozwój chłoniaków, w tym CTCL. Ponadto indywidualne predyspozycje genetyczne mogą odgrywać rolę, choć dokładne mechanizmy nie zostały poznane.
Chłoniak skórny T komórkowy (CTCL) - objawy
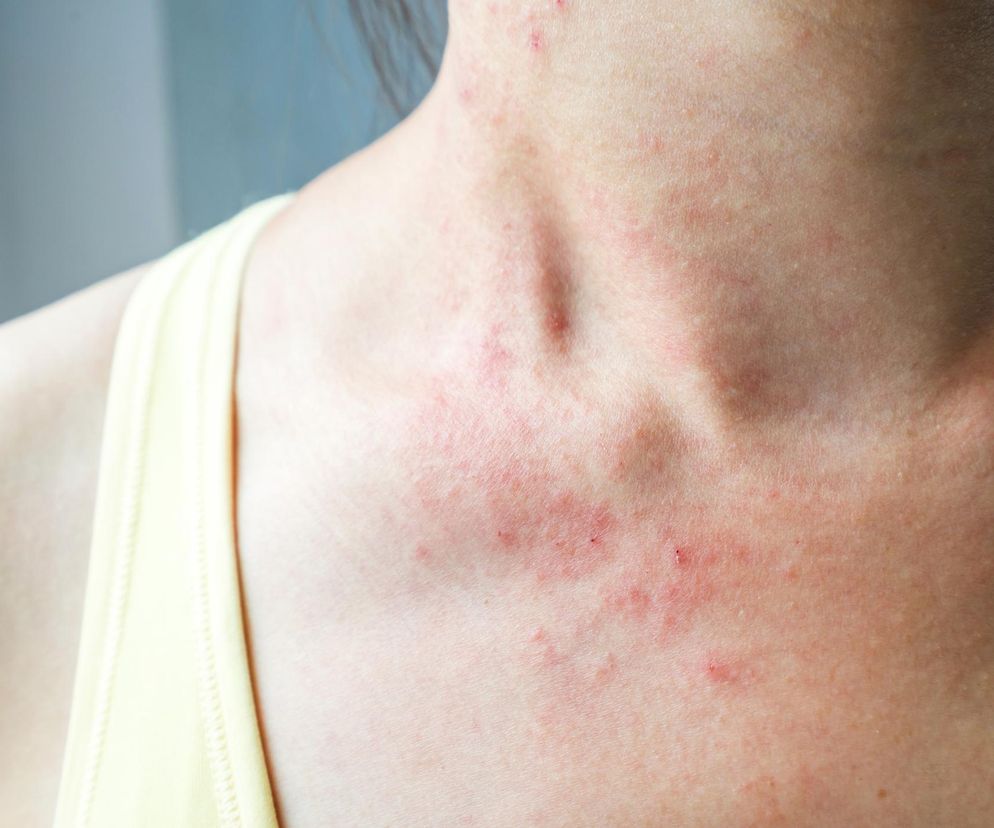
Chłoniak skórny T-komórkowy (CTCL) objawia się głównie poprzez zmiany skórne, które na początku mogą przypominać schorzenia dermatologiczne, takie jak egzema czy łuszczyca. Symptomy często rozwijają się powoli i utrzymują się przez wiele miesięcy lub lat, zanim zostanie postawiona właściwa diagnoza:
- plamy i wykwity - zaczerwienione, łuszczące się obszary skóry, które swędzą i nie reagują na standardowe leczenie przeciwzapalne,
- grudki i guzki - w miarę postępu choroby pojawiają się wyraźniejsze, uniesione zmiany w różnych rozmiarach i kształtach,
- suchość skóry i świąd - objawy te mogą być bardzo dokuczliwe i wpływać na komfort życia pacjenta,
- owrzodzenia - zaawansowane zmiany mogą prowadzić do powstawania otwartych ran, które trudno się goją.
Zmiany skórne najczęściej pojawiają się na tułowie, pośladkach, udach i zgięciach łokciowych czy kolanowych, ale mogą obejmować także inne części ciała. Choroba w zależności od pacjenta przyjmuje postać ograniczoną lub zajmuje rozległe powierzchnie skóry.
W późniejszych stadiach rozpoznaje się objawy ogólnoustrojowe:
- powiększenie węzłów chłonnych,
- zmęczenie,
- osłabienie,
- gorączka,
- utrata masy ciała.
Wraz z upływem czasu skóra pokrywa się licznymi zmianami rumieniowo-złuszczającymi, sinoczerwonymi guzami z tendencją do tworzenia masywnych owrzodzeń. Pacjenci doświadczają problemów z samoakceptacją i wycofują się z kontaktów społecznych. Badania wskazują również, że około 40 proc. osób z CTCL odczuwa ból.
Chorzy doświadczają utraty włosów oraz innych problemów skórnych (sączenia, zakażenia skóry, intensywnej suchości, łuszczenia), często pojawia się ból mięśni, zaburzenia snu oraz problemy z poruszaniem dłońmi. Pacjenci w związku z chorobą zmuszeni są do zmniejszenia czasu pracy lub rezygnacji z zajmowanego stanowiska.
Często objawy nowotworu mogą być podobne do zmian skórnych w łuszczycy czy wyprysku. Zwiastunem najczęstszego chłoniaka skóry (ziarniniaka grzybiastego) może być świąd, a także zmiany rumieniowe i naciekowe zajmujące obszary nieeksponowane na promienie słoneczne, czasem erytrodermia, czyli uogólniony stan zapalny skóry (skóra prawie całego ciała jest czerwona). Większość chłoniaków wywodzących się ze skóry charakteryzuje się wieloletnim przebiegiem. Część stopniowo progresuje, prowadzącą do bolesnych guzów z rozpadem, a w dalszych stadiach do zajęcia węzłów chłonnych i narządów wewnętrznych
- podsumowała prof. dr hab. Małgorzata Maria Sokołowska-Wojdyło. profesor. Katedra i Klinika Dermatologii, Wenerologii i Alergologii.
Diagnostyka chłoniaka skórnego T komórkowego (CTCL)
Diagnostyka chłoniaka skórnego T-komórkowego (CTCL) jest procesem złożonym i trudnym, ponieważ choroba we wczesnych stadiach może przypominać wiele innych, bardziej powszechnych schorzeń skóry, takich jak egzema czy łuszczyca.
Lekarz dermatolog rozpoczyna diagnostykę od dokładnego wywiadu medycznego oraz badania fizykalnego. Następnym krokiem jest biopsja skóry, która polega na pobraniu fragmentu zmiany i zbadaniu jej pod mikroskopem.
Wykonuje się również badania immunohistochemiczne i molekularne - pomagają dokładniej określić typ limfocytów i wykryć cechy nowotworowe. Analiza krwi z kolei pozwala ocenić, czy limfocyty obecne są także w krwi obwodowej, co jest szczególnie istotne w przypadku zespołu Sézary’ego (agresywnej postaci CTCL).
Badania mogą obejmować morfologię, immunofenotypowanie limfocytów oraz badania genetyczne. Lekarz może zlecić również tomografię komputerową (TK) lub pozytonową tomografię emisyjną (PET).
Chłoniak skórny T komórkowy (CTCL) - leczenie
Chłoniak skórny T-komórkowy (CTCL) to przewlekła choroba nowotworowa, której leczenie zależy od stopnia zaawansowania zmian skórnych oraz ogólnego stanu pacjenta. Celem terapii jest kontrola objawów, spowolnienie postępu choroby oraz poprawa jakości życia. Możliwe rodzaje leczenia to:
- kortykosteroidy miejscowe,
- fototerapia (UVB, PUVA),
- leki cytostatyczne miejscowe,
- inhibitory kalcyneuryny,
- retinoidy,
- chemioterapia,
- leki biologiczne,
- radioterapia,
- przeszczepienie komórek macierzystych.