Spis treści
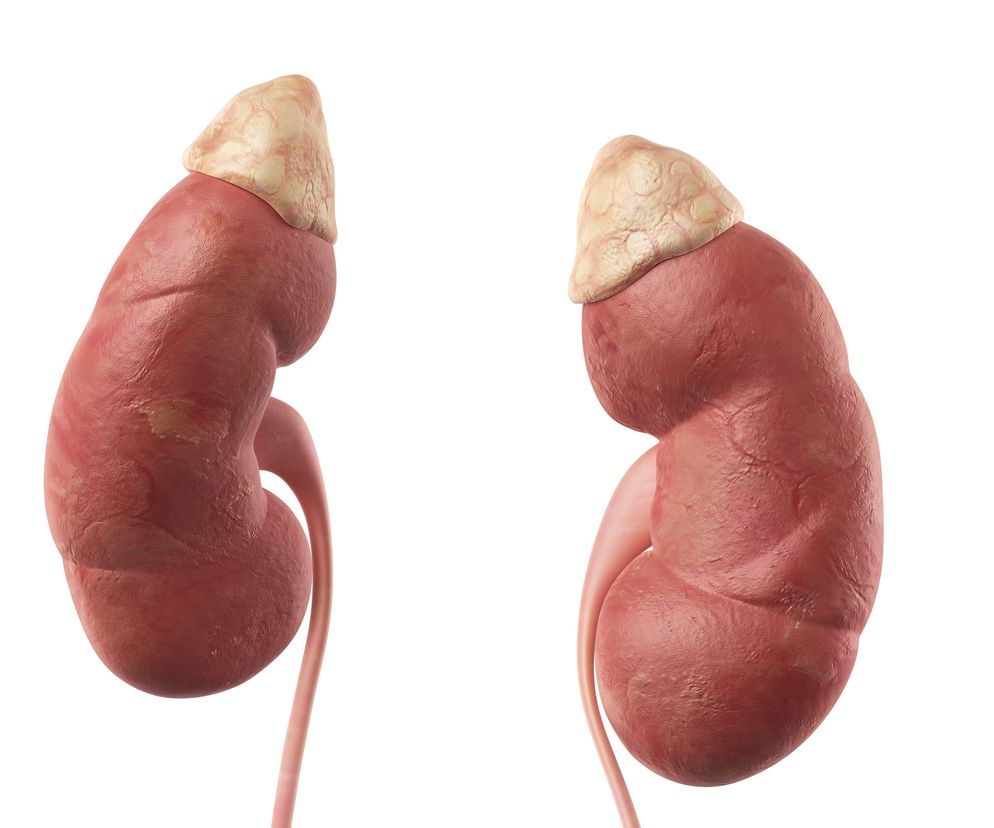
Przełom nadnerczowy, czyli ostra niewydolność kory nadnerczy, to stan wywołany dekompensacją, czyli wyczerpaniem się sił zapasowych kory nadnerczy (tj. sił, które dotychczas wyrównywały istniejącą wadę), w wyniku której dochodzi do zaostrzenia przewlekłej niedoczynności kory nadnerczy. Wówczas nie jest ona w stanie produkować w wystarczającej ilości kortyzolu.
Przełom nadnerczowy: przyczyny
Przyczyną przełomu nadnerczowego zwykle jest nieumyślne odstawienie zażywanych leków sterydowych (głównie u osób starszych). Przyczynami przełomu nadnerczowego mogą być także odwodnienie (wskutek masywnych wymiotów bądź obfitej biegunki), ogólnoustrojowe infekcje, uraz nadnerczy (np. w przebiegu zabiegu chirurgicznego), wysiłek fizyczny i stres. Są to sytuacje, w wyniku których dochodzi do zwiększenia zapotrzebowania na hormony kory nadnerczy. Przyjmowanie takich leków, jak ketokonazol, mitotan, fenytoina oraz ryfampicyna - ze względu na ich negatywny wpływ na wytwarzanie oraz metabolizm hormonów kory nadnerczy - również może doprowadzić do wystąpienia przełomu nadnerczowego.
Ostra niewydolność kory nadnerczy zwykle rozwija się pacjentów z przewlekłą niedoczynnością kory nadnerczy, także tych prawidłowo leczonych, jednak może również rozwinąć się u osób z ciężką chorobą ogólnoustrojową (np. posocznicą meningokokową z rozsianym wykrzepianiem wewnątrznaczyniowym – DIC, zwaną zespołem Waterhouse’a-Friderichsena), u których doszło do obustronnego zawału krwotocznego kory nadnerczy lub u pacjentów leczonych środkami przeciwkrzepliwymi (antykoagulantami).
U osób zdrowych przełom nadnerczowy może być konsekwencją leczenia przeciwgrzybiczego ketokonazolem (jest to silny inhibitor steroidogenezy nadnerczowej), być pierwszym objawem niedoczynności kory nadnerczy (ma to miejsce zwykle u pacjentów z nierozpoznaną chorobą Addisona, czyli pierwotną niedoczynnością kory nadnerczy) lub choroby nowotworowej (przerzutów do nadnerczy).
Przełom nadnerczowy: objawy
Przełom nadnerczowy zwykle daje objawy, które zapowiadają możliwość wystąpienia takiego stanu. Niestety, nie są one charakterystyczne i mogą wskazywać raczej na schorzenia gastryczne lub grypę, tj.: utrata apetytu, nudności, bóle i zawroty głowy, osłabienie i ogólne złe samopoczucie. Następnie dołączają do nich inne objawy, które wskazują na przełom nadnerczowy, tj.:
- nudności, wymioty i biegunka, które mogą doprowadzić do odwodnienia
- nasilające się uczucie osłabienia, będące wynikiem zaburzeń elektrolitowych
- bóle brzucha, okolicy krzyżowej, mięśni i stawów
- gorączka
- niedociśnienie tętnicze
- hipotonia ortostatyczna (spadek ciśnienia tętniczego po przyjęciu pozycji stojącej)
- zaburzenia świadomości i trudności w nawiązaniu kontaktu, które mogą doprowadzić do śpiączki
Przełom nadnerczowy wtórny dodatkowo charakteryzuje się objawami przewlekłej niedoczynności przysadki takimi jak: twarz nalana o woskowym odcieniu, brak zarostu na twarzy u mężczyzn, sucha i jasna skóra, brak owłosienia, otyłość, obrzęki, u kobiet występuje brak miesiączki.
Przełom nadnerczowy zagraża życiu!
Przełom nadnerczowy jest stanem bezpośrednio zagrażającym życiu, ponieważ może doprowadzić do wstrząsu, zapaści krążeniowej, niewydolności wielonarządowej lub posocznicy. Dlatego po pojawieniu się u chorego objawów przełomu nadnerczowego, należy jak najszybciej wezwać pogotowie.
Przełom nadnerczowy: pierwsza pomoc i leczenie
W wypadku wystąpienia ww. objawów ratownik medyczny lub lekarz powinien jak najszybciej pobrać odrobinę krwi chorego do późniejszych badań (oznaczenia stężenia kortyzolu i ACTH), a następnie do drugiej żyły podać choremu hydrokortyzon. Powinien to zrobić, nie czekając na wyniki badań, ponieważ mniejszym błędem jest niepotrzebne podanie hydrokortyzonu, niż brak tego rodzaju zabiegu. W następnej kolejności należy uzupełnić niedobory płynów i elektrolitów (w szczególności sodu) poprzez podanie kroplówki, czyli wlewu z soli fizjologicznej oraz glukozy. Pacjent wymaga hospitalizacji, ponieważ zastrzyki z hydrokortyzonem należy powtarzać.
Bibliografia: Burska, K., Kluj P., Nowakowski M., Postępowanie przedszpitalne i wczesnoszpitalne w stanach nagłych chorób gruczołów wydzielania wewnętrznego, „Anestezjologia i Ratownictwo” 2011, nr 5.