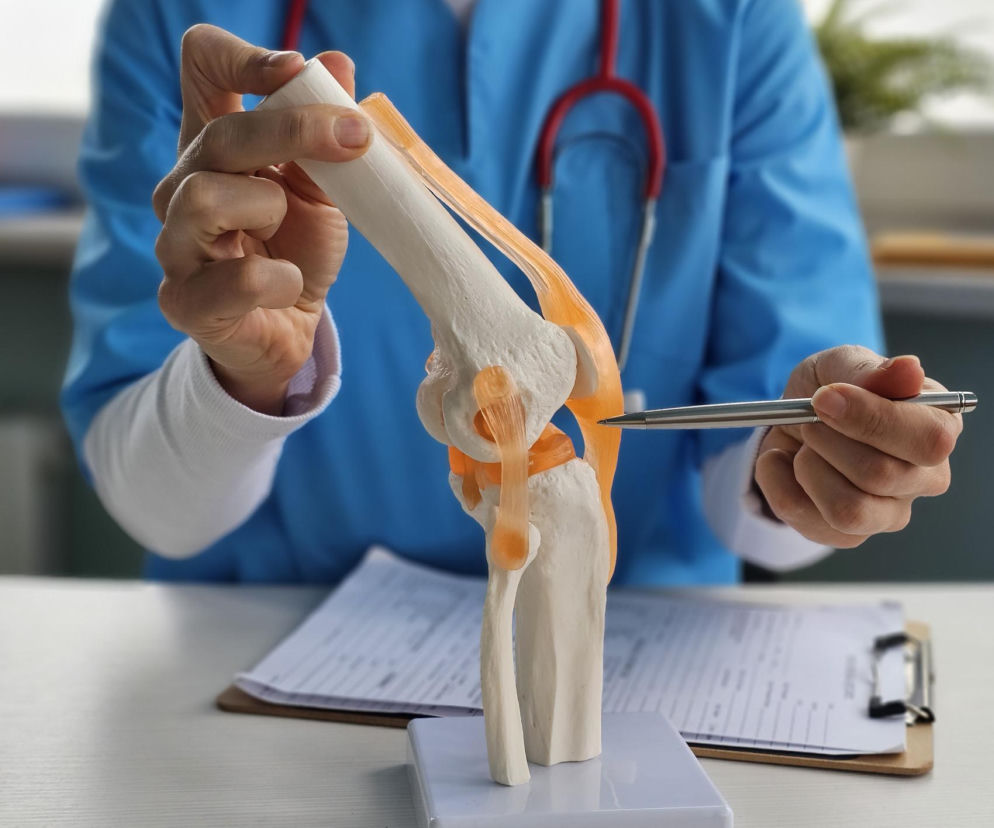
Początek choroby zwyrodnieniowej jest zwykle niezauważalny. Zmiany dotyczą chrząstki, czyli tkanki pokrywającej końce kości w stawie. To ona odpowiada za płynność ruchu i amortyzację obciążeń.
Choroba zwyrodnieniowa stawów - objawy. Jak zaczyna się problem?
Z czasem jej struktura ulega osłabieniu, staje się cieńsza, aż w końcu przestaje chronić powierzchnie kostne. Wtedy pojawiają się pierwsze objawy: ból, uczucie sztywności oraz ograniczenie ruchu. Rola tej tkanki w stawie pozostaje kluczowa. „Chrząstka to tkanka pokrywająca końce kości w stawach. Zapewnia gładką powierzchnię i działa jak amortyzator” - wyjaśnia Christopher Melnic, chirurg ortopeda, Massachusetts General Hospital.
Ból stawów nasilający się w nocy. Jak wygląda zaawansowane zwyrodnienie?
W kolejnych etapach choroby dolegliwości przestają być sporadyczne. Ból utrzymuje się dłużej, pojawia się przy ruchu, a często także w spoczynku. Charakterystyczne jest jego nasilenie w nocy, kiedy staw pozostaje bez ruchu przez dłuższy czas. Dolegliwości mają wyraźnie określony charakter. „Często powoduje głęboki, tępy ból, który nasila się w nocy” – dodaje ekspert. Wraz z bólem pogłębia się także ograniczenie ruchomości, co wpływa na wykonywanie codziennych czynności.
Jak złagodzić ból stawów bez operacji?
Leczenie nie zawsze oznacza operację. W wielu przypadkach stosuje się rozwiązania, które zmniejszają obciążenie stawu. W zależności od sytuacji mogą to być stabilizatory, ortezy lub inne pomoce ułatwiające poruszanie się. Przy problemach z kolanem lub biodrem wykorzystywane są również kijki do chodzenia, które rozkładają ciężar ciała. Ich działanie jest praktyczne i bezpośrednie. „Są bardzo pomocne, szczególnie dla osób, które nadal dobrze się poruszają, ale odczuwają ból” – zaznacza chirurg. Znaczenie ma także masa ciała, ponieważ jej nadmiar zwiększa obciążenie stawów przy każdym kroku. Należy więc postarać się schudnąć.
Rehabilitacja przy zwyrodnieniu stawów. Dlaczego ruch jest potrzebny?
Choć ból może ograniczać aktywność, całkowite unikanie ruchu pogarsza sytuację. Ruch pobudza wytwarzanie płynu stawowego, który zmniejsza tarcie i ułatwia pracę stawu. Regularne ćwiczenia wzmacniają mięśnie, które przejmują część obciążenia i stabilizują staw. Z tego powodu fizjoterapia pozostaje podstawowym elementem leczenia. Stosuje się także aktywności o niewielkim obciążeniu, takie jak spokojne ćwiczenia rozciągające czy trening z kontrolą oddechu.
Czy chrząstka stawowa może się odbudować?
Chrząstka nie odbudowuje się w taki sposób jak inne tkanki organizmu. Nie ma własnego unaczynienia, co ogranicza procesy naprawcze. Dodatkowo jej struktura utrudnia przenikanie komórek odpowiedzialnych za regenerację. W efekcie uszkodzenia pozostają trwałe. Trwają jednak prace nad metodami, które mają umożliwić odbudowę tej tkanki w przyszłości.
W zaawansowanych przypadkach, gdy ból utrzymuje się stale i ogranicza codzienne funkcjonowanie, rozważane jest leczenie operacyjne. Decyzja dotyczy sytuacji, w której dolegliwości wpływają na sen i podstawowe aktywności. „Jeśli staw jest zużyty, a codzienny ból uniemożliwia wykonywanie tego, co chcesz robić, szczególnie jeśli wybudza w nocy, rozważamy jego wymianę” – podkreśla Melnic. Najczęściej zabieg obejmuje staw kolanowy lub biodrowy, ponieważ to one są najbardziej narażone na przeciążenia.

Szczegółowe przyczyny i czynniki ryzyka choroby zwyrodnieniowej stawów
Chorobę zwyrodnieniową dzieli się na pierwotną, której dokładne przyczyny nie są znane i wiąże się ją głównie z wiekiem, oraz wtórną, będącą skutkiem konkretnego czynnika. Do rozwoju wtórnej postaci schorzenia mogą przyczynić się przebyte urazy, inne choroby stawów (jak reumatoidalne zapalenie stawów), a nawet zaburzenia metaboliczne, w tym cukrzyca czy hemochromatoza.
Do najważniejszych czynników ryzyka należy nadmierna masa ciała, która zwłaszcza w przypadku stawów kolanowych i biodrowych znacząco przyspiesza zużycie chrząstki. Ryzyko rośnie również z wiekiem, a choroba częściej dotyka kobiet, szczególnie po menopauzie. Nie bez znaczenia pozostają czynniki genetyczne, osłabienie mięśni stabilizujących staw oraz charakter wykonywanej pracy - częste klęczenie, dźwiganie ciężarów czy długotrwałe stanie mogą przeciążać stawy i prowadzić do rozwoju zmian.
Proces diagnostyczny. Od wywiadu po specjalistyczne badania obrazowe i laboratoryjne
Podstawą rozpoznania jest szczegółowy wywiad lekarski, w którym specjalista pyta o charakter bólu, jego nasilenie oraz wpływ na codzienne funkcjonowanie. Następnie przeprowadza się badanie fizykalne, oceniając zakres ruchu w stawie, jego stabilność oraz obecność charakterystycznych objawów, takich jak trzeszczenie (krepitacje). Zwykle wstępną diagnozę można postawić, gdy pacjent ma powyżej 45 lat, odczuwa ból związany z aktywnością, a poranna sztywność mija w ciągu 30 minut.
Kluczową rolę w potwierdzeniu diagnozy odgrywają badania obrazowe. Podstawą jest zdjęcie RTG. W sytuacjach niejednoznacznych lub we wczesnych stadiach choroby lekarz może zlecić rezonans magnetyczny (MRI) lub USG, aby precyzyjniej ocenić stan chrząstki i tkanek miękkich. Badania laboratoryjne krwi wykonuje się natomiast głównie w celu wykluczenia innych schorzeń, np. o podłożu zapalnym.