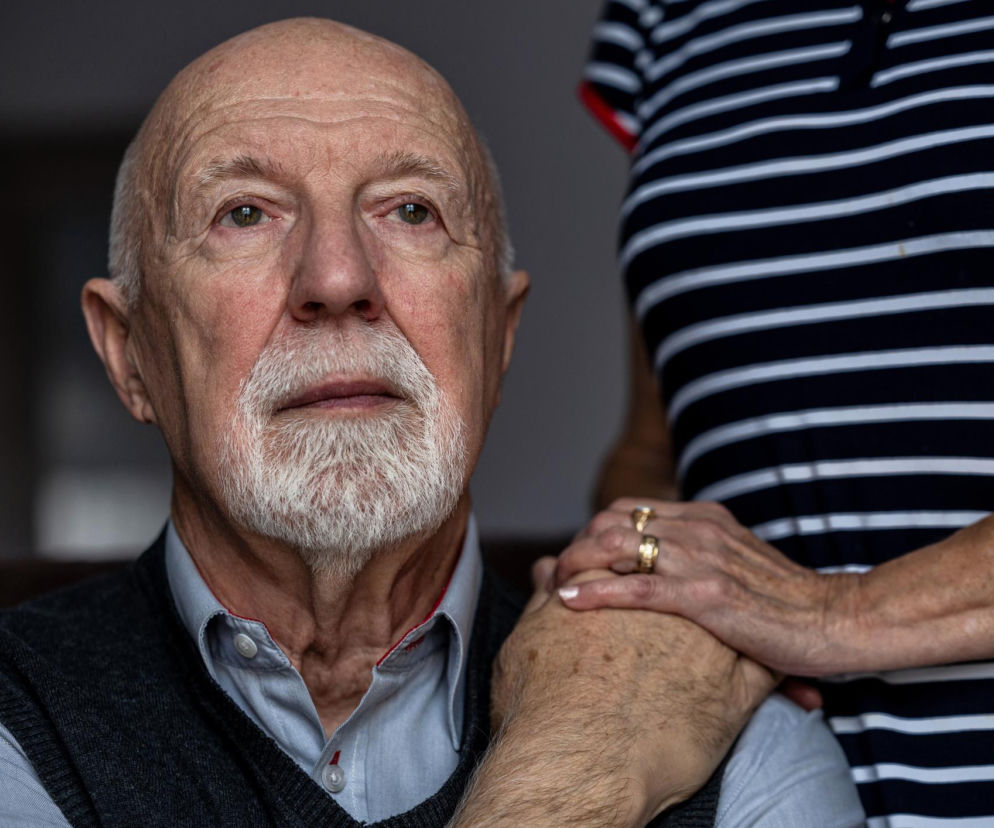
Choroba Parkinsona jest postępującym zaburzeniem neurologicznym, które uszkadza komórki nerwowe produkujące dopaminę – neuroprzekaźnik umożliwiający prawidłową komunikację między komórkami mózgu. Niedobór dopaminy prowadzi do stopniowych zaburzeń ruchu i funkcjonowania organizmu. Według danych Parkinson’s Foundation choroba dotyczy około 1,1 miliona osób w Stanach Zjednoczonych, a każdego roku diagnozuje się ponad 90 tysięcy nowych przypadków.
Wczesne objawy choroby Parkinsona – jak rozpoznać pierwsze sygnały neurologiczne
Pierwsze objawy choroby często rozwijają się powoli i przez wiele lat mogą być interpretowane jako naturalne skutki starzenia. Maureen Salamon, redaktorka Harvard Women’s Health Watch, opisuje historię siedemdziesięcioletniego pacjenta o imieniu Tom, który zauważył drobne zmiany w sposobie poruszania się. Z czasem pojawiła się sztywność mięśni, wolniejszy chód oraz brak naturalnego ruchu jednej ręki podczas chodzenia. Dopiero pojawienie się lekkiego drżenia dłoni skłoniło go do konsultacji z lekarzem. Neurolog David K. Simon, profesor neurologii w Harvard Medical School oraz dyrektor Parkinson’s Disease and Movement Disorders Center w Beth Israel Deaconess Medical Center, zwraca uwagę, że wiele osób bagatelizuje pierwsze symptomy. „Kiedy u ludzi zaczynają pojawiać się pierwsze objawy choroby Parkinsona, często przypisują je starzeniu się lub innym przyczynom”.
Drżenie ręki i spowolnienie ruchów – najczęstsze objawy choroby Parkinsona
Najbardziej charakterystycznym objawem choroby Parkinsona jest drżenie ręki w spoczynku. W przeciwieństwie do drżenia samoistnego pojawia się ono wtedy, gdy ręka nie wykonuje żadnego ruchu. Zwykle na początku dotyczy tylko jednej strony ciała i może pojawiać się sporadycznie. Dr David K. Simon wyjaśnia, że drżenie nie występuje u wszystkich pacjentów, jednak w wielu przypadkach jest jednym z pierwszych sygnałów choroby. Kolejnym częstym objawem jest spowolnienie ruchów, określane w neurologii jako bradykinezja. Czynności codzienne zaczynają zajmować więcej czasu. Pacjenci zauważają trudności podczas chodzenia, zapinania guzików czy pisania. Charakter pisma staje się drobniejszy i mniej czytelny. Zmiany pojawiają się stopniowo, dlatego przez długi czas mogą pozostawać niezauważone. Do wczesnych objawów ruchowych należą również zaburzenia równowagi oraz zmiana sposobu chodzenia. Chód może stawać się drobniejszy i szurający, a jedna z rąk przestaje naturalnie poruszać się podczas marszu.
Sztywność mięśni w chorobie Parkinsona – objaw często mylony ze starzeniem
Sztywność mięśni jest kolejnym częstym symptomem choroby Parkinsona. W przeciwieństwie do zwykłego napięcia mięśni, które zwykle ustępuje po rozruszaniu się, w tym przypadku uczucie sztywności utrzymuje się nawet podczas ruchu. Pacjenci często zgłaszają trudności przy wstawaniu z krzesła, wychodzeniu z samochodu lub zmianie pozycji ciała. David K. Simon opisuje te doświadczenia pacjentów w prosty sposób: „Może być po prostu trochę trudniej wstać z krzesła lub miękkiej kanapy albo wsiąść do samochodu i z niego wysiąść”. Objawy te mogą pojawiać się na wiele lat przed postawieniem diagnozy i stopniowo się nasilać.
Objawy niemotoryczne choroby Parkinsona – utrata węchu, zaburzenia snu i nastrój
Choć choroba Parkinsona jest kojarzona głównie z zaburzeniami ruchu, wiele jej wczesnych objawów nie dotyczy bezpośrednio poruszania się. Jednym z nich jest utrata lub osłabienie węchu. David K. Simon zwraca uwagę, że objaw ten może pojawić się nawet na długo przed problemami ruchowymi. „Czasami ludzie zgłaszają to nawet dziesięć lat lub więcej przed pojawieniem się objawów ruchowych” – mówi ekspert. Innym sygnałem mogą być zaburzenia snu związane z tak zwanym zaburzeniem zachowania w fazie REM, określanym jako REM sleep behavior disorder. W czasie snu osoby dotknięte tym zaburzeniem mogą wykonywać ruchy, krzyczeć lub reagować fizycznie na treść snów. David K. Simon tłumaczy mechanizm tego zjawiska: „Kiedy śnimy, większość z nas nie porusza się ani nie kopie czy nie krzyczy, ponieważ te ruchy są zahamowane. Jednak w przypadku tego zaburzenia mechanizm ten nie działa prawidłowo”.
Badania wskazują, że osoby z tym zaburzeniem mają około 80-procentowe ryzyko rozwoju choroby Parkinsona w ciągu kolejnych dziesięciu lat. Ryzyko jest jeszcze większe, jeśli jednocześnie występuje utrata węchu. Do objawów niemotorycznych należą również zmiany nastroju, w tym depresja i lęk, zmiany głosu polegające na jego osłabieniu lub monotonnym brzmieniu, a także tak zwane maskowanie twarzy, czyli ograniczenie mimiki.
Wczesnym sygnałem choroby może być również przewlekłe zaparcie. David K. Simon zaznacza jednak, że objaw ten jest powszechny także u osób zdrowych. „Oczywiście zaparcia są bardzo częste u osób, które nie zachorują na chorobę Parkinsona, ale nasilone zaparcia oznaczają większe ryzyko jej rozwoju” – mówi.
Leczenie choroby Parkinsona – kiedy rozpocząć terapię
Nie istnieje jeden pojedynczy objaw, który jednoznacznie potwierdza chorobę Parkinsona. Diagnoza zwykle opiera się na analizie zestawu symptomów neurologicznych oraz badaniu lekarskim. W niektórych przypadkach lekarze mogą zlecić badania obrazowe mózgu lub inne testy diagnostyczne, zwłaszcza gdy objawy są nietypowe. David K. Simon podkreśla, że leczenie powinno rozpocząć się wtedy, gdy objawy zaczynają utrudniać codzienne funkcjonowanie lub obniżać jakość życia. Najczęściej stosowaną terapią jest lek zawierający karbidopę i lewodopę, który po przekształceniu w organizmie zwiększa poziom dopaminy w mózgu. Do innych stosowanych terapii należą agonisty dopaminy oraz leki blokujące enzym rozkładający dopaminę.
Życie z chorobą Parkinsona – rehabilitacja i wsparcie po diagnozie
Choć choroba Parkinsona pozostaje chorobą nieuleczalną, istnieje wiele metod pomagających kontrolować jej objawy i poprawić jakość życia pacjentów. Regularna aktywność fizyczna jest jednym z najważniejszych elementów terapii wspomagającej. Różne formy ćwiczeń pomagają utrzymać sprawność ruchową, poprawiają równowagę i mogą spowalniać postęp choroby. Fizjoterapia często stanowi ważną część leczenia. Pomocne mogą być także specjalne programy rehabilitacyjne, takie jak terapia ruchowo-głosowa Big and Loud, która koncentruje się na ćwiczeniu większych ruchów ciała i wzmacnianiu głosu. Pacjenci korzystają również z terapii logopedycznej oraz grup wsparcia. Wsparcie psychologiczne, konsultacje z pracownikiem socjalnym oraz kontakt z organizacjami pacjenckimi pomagają wielu osobom lepiej radzić sobie z chorobą i jej konsekwencjami w codziennym życiu.